| Головна » Статті » Спеціальні методи дослідження жовчних шляхів |
Антеградне контрастування жовчних шляхів
| Введене в жовчні шляхи контрастне речовина при антеградном контрастуванні повторює хід руху жовчі по протоках. Для введення контрастної речовини в жовчні протоки запропоновані різні методики, що дозволяють контрастувати жовчні протоки до операції - черезшкірні способи, під час операції - операційні способи і після операції - післяопераційні способи, через зовнішній жовчний свищ (фистулохолангиография). Черезшкірні способи Черезшкірні способи вивчення стану жовчних шляхів визначаються поняттям транспариетальной холангіографії і полягають у безпосередньому введенні в внутрішньопечінкові жовчні протоки або жовчний міхур контрастних речовин шляхом пункції їх через шкіру з подальшим рентгенологічним дослідженням. Для виконання транспариетальной холангіографії в даний час застосовуються черезшкірна гепатохолангиография і черезшкірна холецистографія. Черезшкірна гепатохолангиография проводиться шляхом черезшкірної пункції внутрішньопечінкових жовчних проток з подальшим введенням в них контрастної речовини і рентгенологічним дослідженням. Черезшкірна холецистографія виконується після черезшкірної пункції жовчного міхура і введення в нього контрастної речовини. Обидві методики мають свої переваги та недоліки, тому їх вибір залежить від цілей і завдань дослідження, а також від наявності спеціальної апаратури і необхідних умов для їх проведення. Яка методика дослідження була обрана, вона вимагає підготовки хворого до дослідження. Підготовка хворого до дослідження. Оскільки черезшкірні способи дослідження жовчних шляхів виконуються зазвичай хворим з механічною непрохідністю жовчних шляхів, що виявляється симптомом механічної жовтяниці і супроводжується розвитком холемического кровотечі, перед їх проведенням слід призначити препарати вітаміну К. Для цього за 2 - 4 дні до дослідження хворим призначають по 5 мл 0,3% розчину вікасолу внутрішньом'язово або внутрішньовенно.З метою виявлення непереносимості хворим контрастної речовини необхідно заздалегідь провести пробу на чутливість до йоду шляхом внутрішньовенного введення 1 - 2 мл контрастної речовини, яке передбачається застосувати для транспариетальной холангіографії. Загальна підготовка хворого проводиться так само, як і при звичайному рентгенологічному дослідженні черевної порожнини. Напередодні ввечері хворому ставлять очисну клізму, а в день дослідження забороняють приймати їжу. При наявності в шлунку рідини її слід евакуювати за допомогою зонда. Безпосередньо перед дослідженням, за 30 - 40 хв, підшкірно вводять 1 мл 2% розчину промедолу, 1 мл 0,1% розчину атропіну. Знеболювання. Будь-яка методика транспариетальной холангіографії вимагає виконання знеболювання. Більшість хірургів методом вибору вважають місцеву анестезію. Для цього по ходу введення голки пошарово інфільтрують всі тканини черевної стінки 0,25% розчином новокаїну в кількості від 25 до 50 мл. Контрастні речовини. Для рентгенологічного дослідження жовчних шляхів при прямому контрастуванні в даний час застосовуються різні йодовмісні контрастні речовини, серед яких найчастіше використовуються водорозчинні препарати. При прямому контрастуванні жовчних шляхів використовуються кардиотраст, трийотраст і відповідні їм за складом інші препарати: йодопак, уротраст, діодон, гипак, урографін, верографіна. Ці препарати випускаються в стандартних ампулах по 20 мл, концентрація контрастної речовини в яких становить 35 - 70%. Потрапляючи в просвіт жовчних проток, водорозчинні контрастні речовини легко змішуються з жовчю і дають чітке рентгенологічне зображення жовчних проток. Загальним недоліком водорозчинних контрастних речовин є подразнюючу дію на слизову оболонку жовчних шляхів, коли концентрація їх у розчині виявляється вище 35%. Тому для виконання транспариетальной холангиохолецистографии застосовуються стандартні контрастні речовини, розведені розчином кухонної солі до концентрації 25%. Кількість необхідного для проведення дослідження контрастного розчину залежить від характеру патології жовчних шляхів і застосовуваного методу дослідження. В середньому на одне дослідження використовується від 50 до 100 мл контрастного розчину, а в окремих випадках - 150 і навіть 200 мл Показання до дослідження. Більшість авторів вважає, що до транспариетальной холангиохолецистографии слід вдаватися в тих випадках, коли більш прості і менш небезпечні рентгенологічні методики не дозволяють встановити характер патологічних змін в жовчних шляхах.Проте останнім часом завдяки впровадженню в клінічну практику особливих тонких голок Хіба показання до цього способу дослідження жовчних шляхів значно розширилися. Головним показанням до чрескожным способів дослідження жовчних шляхів є необхідність встановлення причини механічної непрохідності жовчних шляхів та рівня розташування механічного перешкоди. Протипоказання до дослідження. Не можна проводити дослідження при непереносимості хворими йодисті препаратів, геморагічному діатезі, гіпопротромбінемії (нижче 60%), різкому порушенні згортання крові. Не слід також виконувати ці дослідження при гнійному процесі в правій легені і правої плевральної порожнини, гострому гнійному холангіті, при підозрі на ехінококоз печінки та метастатичний процес у печінці.Для попередження пошкодження кісти або пухлини печінки можливе виконання черезшкірного дослідження жовчних шляхів під контролем лапароскопа. Інструменти та апаратура. Виконання транспариетального дослідження жовчних шляхів можливо при наявності спеціального інструментарію, апаратури і пристосованого для цього приміщення. В якості спеціального інструменту використовується голка Хиба, що має зовнішній діаметр 0,7 мм і внутрішній - 0,5 мм, довжиною до 18 - 20 див. Голка виготовляється із спеціального металу, завдяки чому вона володіє надзвичайною гнучкістю. Дослідження можливо також виконувати звичайними ін'єкційними голками діаметром до 1 мм. Проте це більш небезпечно, так як іноді призводить до активного желчеистечению в черевну порожнину з пункційного отвору в печінці після вилучення голки. Під час дослідження доводиться виробляти місцеве знеболювання тканин, аспірувати жовч з просвіту жовчних шляхів і вводити в них контрастний розчин. Для цього треба мати набір шприців ємністю 2, 10 і 20 мл Дослідження краще проводити в спеціально обладнаній кімнаті, що має рентгенівську апаратуру і дозволяє дотримуватися всіх правил асептики. Можна виконувати і у звичайної операційної, в якій повинен бути пересувний рентгенівський апарат і спеціальний операційний стіл, що дозволяє виконувати рентгенівські знімки. Останнім часом у клінічній практиці широко застосовуються рентгенівські апарати з електронно-оптичним перетворювачем, що дає можливість бачити на екрані телевізора процес заповнення жовчних проток контрастним речовиною. Дослідження необхідно виконувати при дотриманні строгої асептики - використання стерильних інструментів, білизни, розчинів. Техніка черезшкірної гепатохолангиографии. Для пункції внутрішньопечінкових жовчних проток можуть бути використані передній, бічній або задній доступи. Кожен з них має свої переваги і недоліки. 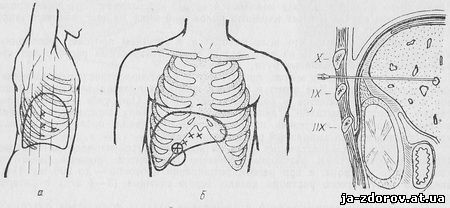 Рис. 10. Місце пункції для виконання черезшкірної гепатохолангиографии при: а - бічному доступі; б - передньому доступі; в - задньому доступі У клінічній практиці частіше застосовується бічний доступ. Його переваги полягають в можливості більш легкого потрапляння в просвіт жовчного протоку і меншої небезпеки появи кровотечі і желчеістеченія завдяки великій довжині пункційного каналу, а також виключення небезпеки випадкового поранення органів шлунково-кишкового тракту. При бічному доступі пункція печінки може бути виконана по передній пахвовій лінії в 9 міжребер'ї або по краю 11 ребра, або по середній пахвовій лінії в 8, 9 або 10 міжребер'ї (рис. 10, а). При цьому голка направляється до області воріт печінки під кутом 30° до площини хребта. При передньому доступі пункція печінки проводиться відповідно серединно-ключичній лінії по краю реберної дуги через пряму м'яз живота (рис. 10, б) або ближче до середньої лінії, відступивши від неї на 3 - 5 см, або безпосередньо під мечоподібним відростком грудини. Голка прямує в бік воріт печінки або в товщу печінкової паренхіми. Передній доступ частіше застосовується у випадках збільшення печінки. Перевага заднього доступу обумовлено можливістю виконати пункцію печінки екстраперітонеально, так як задня поверхня печінки (її правої частки) не покрита очеревиною і прилягає до діафрагми (рис. 10, в), При задньому доступі голка вколюється по лопатковій лінії над верхнім краєм 11 ребра. Дослідження виконується в положенні хворого на животі. Незважаючи на можливість проводити пункцію печінки екстраперітонеально, застосування заднього доступу широкого розповсюдження не отримало. Техніка виконання черезшкірної гепатохолангиографии зводиться до наступного. Хворий укладається на рентгеноопераційна стіл (або на звичайний стіл з тунелем) в положенні на спині з оголеною грудною кліткою і черевної стінкою, поклавши руки за голову. Шкіра місця пункції обробляють розчином антисептика і обкладається стерильною білизною. Місце пункції анестезується розчином новокаїну. Під час дослідження хворий не повинен глибоко дихати, а в момент самої пункції печінки - повністю затримати дихання. Під час введення голки легко вдається вловити характерне відчуття при проходженні її через черевну стінку і тканину печінки. Голку в тканину печінки вводять на глибину 10 - 15 см (при бічному доступі). Після цього з неї витягують мандрен і приєднують до неї шприц ємністю 2 мл, заповнений наполовину розчином 0,25% новокаїну. Голку обережно і повільно витягують з тканини печінки злегка потягуючи за поршень шприца.Як тільки голка потрапить в просвіт жовчного міхура, в шприці відразу ж з'явиться жовч. Коли вдається потрапити в жовчний протік великої ширини, жовч сама без аспірації випливає з голки. Якщо замість жовчі в шприці з'являється кров, це означає, що пунктирован посудину. В цьому випадку слід змінити положення голки до вступу в шприці жовчі. | |
| Переглядів: 783 | |

