| Головна » Статті » Рентгенологія |
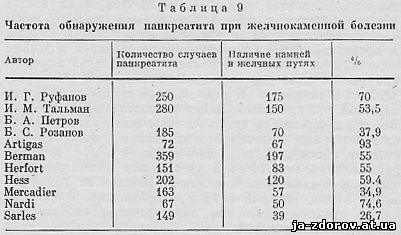
Хронічне запалення підшлункової залози зустрічається досить часто. Як відомо, хронічний панкреатит - поліетіологічне захворювання. В більшості випадків воно є наслідком перенесеного гострого панкреатиту, ускладненням холециститу, холангіту, гепатиту, пенетрують виразок шлунка і дванадцятипалої кишки, але може виявитися і основним торпидной поточним запальним процесом. Хронічний панкреатит може виникнути із-за дивертикула дванадцятипалої кишки, якщо останній здавлює протока підшлункової залози.Цим значною мірою пояснюється висока частота цього захворювання. Клінічні прояви хронічного панкреатиту мало характерні. Захворювання найчастіше спостерігається у осіб обох статей у віці 30 - 60 років.Як правило, виникають болі, але далеко не завжди типові оперізують, а мають найрізноманітніший характер. Болі можуть локалізуватися в нижній половині живота і тільки в половині випадків віддавати в спину. Часто болі посилюються після їжі і заспокоюються через кілька годин. Майже у 10 - 15% випадків панкреатит супроводжується жовтяницею, що нерідко призводить до помилкового діагнозу гепатиту або холециститу.Нерідко у хворих панкреатитом відзначається зниження апетиту, схуднення і навіть появу діабету. У ряді випадків основним показником захворювання є підйом кількості амілази в сироватці крові (у періоди загострення процесу до 135 - 200 од.). Однак рівень амілази в сироватці крові піднімається лише у 45 - 55% хворих з хронічним панкреатитом, причому цей біохімічний показник не патогномоничен для панкреатиту, так як спостерігається і при хворобах печінки. За даними ряду авторів (Жмур, Працівників, 1960; Порембський, 1965, та ін), збільшення кількості діастази сечі і крові при гострому панкреатиті, і тим більше хронічному, теж не обов'язково і в період загострення спостерігається лише у 25% хворих. Навіть патологоанатомічне розпізнавання хронічного запалення підшлункової залози пов'язано з відомими труднощами, і, за даними Schultz (1963), хронічний панкреатит не виявляється на аутопсії у 6 - 14% випадків. Труднощі клінічного розпізнавання хронічного панкреатиту роблять надзвичайно важливими питання рентгенологічної діагностики цього захворювання. Справа в тому, що виявлення та лікування хронічного панкреатиту в кожному - конкретному випадку слід вважати строго обов'язковим завданням. Недостатня увага до уражень підшлункової залози загрожує вельми неприємними наслідками для хворих. Основна роль у виникненні і розвитку хронічного панкреатиту належить захворювань жовчовидільної системи (Лепорський, 1951; Тальман, При хірургічному втручанні часто одночасно виявляються камені жовчного міхура, стенозуючий папіліт, збільшення і ущільнення головки підшлункової залози як прояви хронічного панкреатиту. Так, Hess (1961) серед 819 пацієнтів, оперованих з приводу жовчнокам'яної хвороби, виявив стенозуючий папіліт і ущільнення головки підшлункової залози у 22,6% випадків. За даними Nardi, Acosta (цит. Herfort, 1968), з 67 хворих хронічним панкреатитом у 23 був фіброз, а у 27 - запалення фатерова соска. Особливо часто хронічний панкреатит виявляється при каменях загального жовчного протоку. Hess в 51% випадків наявності каменів загального жовчного протоку виявив хронічний панкреатит. Herfort (1968) в 32,3% випадків каменів загального жовчного протоку виявив хронічний панкреатит. За його даними і даними інших авторів, можна судити про частоту поєднання панкреатиту та наявності каменів у жовчних шляхах (табл. 9).
Часте поєднання уражень жовчовивідної системи та підшлункової залози дозволило багатьом авторам говорити окремо про ураження жовчовивідної системи та підшлункової залози, а про особливу, часто зустрічається формою захворювання, тобто холецистопанкреатит. І. Р. Руфанов (1925) вказує, що частота панкреатитів, пов'язаних із захворюваннями жовчних шляхів, досягає 90 - 95% від загального числа хворих панкреатитом. Дані В. Р. Руфанова в подальшому були підтверджені численними дослідженнями (Григоровський, 1945; Лобачов, 1953; Норенберг-Чарквиани, 1955; Лідський, 1963; Порембський, 1965; Петров, Розанов, 1965, та ін). Уявлення про функціональному єдності жовчовивідної системи та підшлункової залози особливо важливо для розуміння істоти виникають в них патологічних процесів. Hornykiewitsch (1956) вказує, що при наявності каменів у жовчному міхурі у 40% хворих відзначалася гіпертрофія м'язів сфінктера Одді. Зміни сфінктера настають не ізольовано, а поширюються на термінальний відрізок загального жовчного протоку, залучаючи в процес підшлункову залозу і дванадцятипалу кишку. Ретельне рентгенологічне дослідження верхніх відділів шлунково-кишкового тракту у більшості випадків дозволяє виявити при хронічних панкреатитах рухові порушення дванадцятипалої кишки, що виражаються в бульбо - і дуоденостазах, а також у поєднанні бульбостазов з прискореним просуванням барієвої суспензії по іншим частинам кишки. Можна спостерігати і деформацію рельєфу слизової кишки. Однак ці функціональні розлади не можна вважати абсолютно патогномоничными для хронічного панкреатиту.Але виявлення їх, на нашу думку, дозволяє рентгенологу з великою часткою ймовірності припустити наявність хронічного запалення підшлункової залози і рекомендувати дослідження дванадцятипалої кишки з зондом в умовах штучної гіпотонії. Звідси зрозуміло, що поряд із звичайним рентгенологічним дослідженням, при якому можна виявити зміни в дванадцятипалої кишці і отримати достовірні дані про стан підшлункової залози, велике діагностичне значення повинні мати холеграфія і дуоденография. Справа в тому, що в результаті тісних топографо-анатомічних взаємовідносин підшлункової залози і дванадцятипалої кишки (дванадцятипала кишка огинає головку і тіло підшлункової залози, безпосередньо прилягає до неї, вони мають загальну фасцію і кровопостачання) зміни обсягу головки в. шийки підшлункової залози чинять тиск на внутрішні стінки дванадцятипалої кишки або навіть розсовують її «підкову». У ряді випадків стінка дванадцятипалої кишки втягується в запальний процес.Всі ці зміни з боку дванадцятипалої кишки стають ще виразнішими, коли вона опиняється у стані гіпотонії, тобто знижується її тонус, зникає рухова активність і кишка ще тісніше стикається з підшлунковою залозою. Саме з цього виходив Liotta, який у 1955 р. запропонував релаксаційну дуоденографію для розпізнавання захворювань підшлункової залози. Про значення внутрішньовенної холеграфіі в діагностиці хронічного панкреатиту є досить суперечливі думки. Одні автори заперечують значення дослідження жовчних шляхів у діагностиці уражень підшлункової залози, інші, навпаки, надають йому великого значення. Так, Anacker (1965) зазначає, що картина загальної жовчної протоки при захворюваннях підшлункової залози не патогномонична. У той же час наводяться дані інших авторів про зміни загального жовчного протоку, що свідчать про ураження головки підшлункової залози. Так, А. А.Троїцький (1960), вказує на можливість виникнення стенозу жовчних проток внаслідок фіброзного склерозуючого панкреатиту. Л. В. Фоменко (1969) зазначає, що при индуративном панкреатиті уражається значний ділянку загальної жовчної протоки, а при операційної холангіографії визначається конічне звуження його дистального відрізка. Про зміну термінального відрізка загального жовчного міхура при хронічному панкреатиті повідомляють також В. Ш. Працівників (1961), Л. П. Волкова (1965) і ін Ці зміни можна виявити за допомогою внутрішньовенної холеграфіі. Тож зрозуміла її велика роль у діагностиці захворювання підшлункової залози (Шехтер, Попова, 1964; Гальперін, Островська, 1964; Зарзар, Семеняка, 1965, та ін). Безсумнівно, що поєднання холеграфіі з дуоденографией має розширити можливості діагностики уражень головки підшлункової залози.Збільшення фатерова соска може бути при хронічних панкреатитах і при запальних ураженнях жовчного міхура (Добичіна, 1964; Немеш, 1966, і ін). Сумісне дослідження дозволяє не тільки встановити факт збільшення фатерова соска, але і з'ясувати причину такого збільшення. Набряк фатерова соска і склеротичні зміни в м'язі сфінктера Одді створюють перешкоду для відтоку панкреатичного соку, що може послужити причиною розвитку панкреатиту (Жмур, Працівників, 1960; Ситенка, Нечай, 1962; Лідський, 1965; Шелагуров, 1970, і ін). В даний час є повідомлення, що рефлюкс контрастної речовини в панкреатична протока може виникнути не тільки при поразці фатерова соска, але і без нього.Автори, що мають великий досвід холеграфіі, вказують на можливість виникнення рефлюксу контрастної речовини в вирсунгианов протоку без розвитку панкреатиту (Линденбратен, 1954; Виноградов, 1962; Порембський, 1965; Пауткин, 1967; Котигер, 1967). У практиці операційної холангіографії рефлюкс спостерігається часто. Л. Д. Линденбратен (1954) спостерігав рефлюкс у 10 - 15% холангиографий; П. Н. Мазаєв, В. о. Виноградов, Е. В. Гришкевич (1965) - 15%; А. П. Багателия (1967) - 23,8%; Ю. Ф. Пауткин (1967) - 33%; В. С. Качурін і Н. Е. Пострелов (1970) - 27,6% випадків операційної холангіографії. Великого діагностичного значення цей симптом може не мати, так як виникнення рефлюксу залежить від тиску, під яким контрастна речовина вводиться в загальний протік (Каган, 1961; Гальперін, Островська, 1964, і ін). З 135 хворих, у яких нами на підставі клінічних і рентгенологічних даних встановлено діагноз хронічного панкреатиту, рефлюкс контрастної речовини в панкреатична протока на холедуоденограммах спостерігався тільки у двох людей, незважаючи на обов'язкове введення морфіну всім хворим. У цих двох хворих були виявлені камені в термінальному відрізку загального жовчного протоку і набряк фатерова соска. При операційної холангіографії рефлюкс контрастної речовини в панкреатична протока спостерігався у 9 з 30 хворих.У п'яти з них були камені в загальному жовчному протоці і збільшення голівки підшлункової залози, а ще у трьох - камені жовчного міхура і збільшення голівки підшлункової залози. Нарешті, рефлюкс спостерігався ще в одного хворого з камінням жовчного міхура, але без змін в жовчних протоках і підшлунковій залозі. З наведених даних випливає, що рефлюкс при внутрішньовенній холеграфіі і при операційної холангіографії спостерігається частіше при наявності каменів у термінальному відрізку загальної жовчної протоки, при стенозуючому папиллите і хронічному панкреатиті. Незважаючи на те що рентгенологічна діагностика хронічного панкреатиту щодо детально розроблена вітчизняними і зарубіжними авторами, питання розпізнавання його залишаються актуальними і на сьогоднішній день (Жмур, Працівників, 1960; Виноградов, 1962; Добичіна, 1964; Немеш, 1965; Варновицкий, 1966; Сальман, 1967; Мазаєв, Гришкевич, 1969, і ін). Хронічний панкреатит майже у всіх випадках більшою чи меншою мірою викликає збільшення об'єму підшлункової залози і нерідко призводить до різних деформацій загальної жовчної протоки, особливо його термінального відрізка. Холедуоденография дає можливість отримати найбільш повне уявлення про підшлунковій залозі (переважно її голівці) і жовчовидільної системи, їх анатомо-топографічних взаєминах, так як дозволяє на одній і тій же рентгенограмі побачити зображення гипотоничной дванадцятипалої кишки, жовчних проток. З допомогою холедуоденографии досліджено 135 хворих з хронічним панкреатитом. Серед них було 92 жінки та 43 чоловіка. Вік хворих коливався в межах від 30 до 65 років, переважно в інтервалі від 30 до 50 років. Всім хворим проведено ретельне рентгенологічне дослідження верхніх відділів шлунково-кишкового тракту, що дозволило виявити функціональні порушення дванадцятипалої кишки у 95 осіб. Крім рухових порушень дванадцятипалої кишки у більшості хворих можна було відзначити зміни рельєфу слизової в низхідної частини кишки.Вони виражалися в уплощении і збільшення калібру складок, зменшенні їх кількості, розширення межскладочных проміжків, багато слизу. У 117 осіб (86,6%) хронічний панкреатит поєднувався з ураженням жовчовивідної системи. Різні поєднання хронічного панкреатиту з іншими захворюваннями дванадцятипалої кишки і жовчовидільної системи, встановлені з допомогою холедуоденографии представлені в табл. 10. Таблиця 10 Захворювання дванадцятипалої кишки і жовчовидільної системи, виявлені у хворих з хронічним панкреатитом
Подальше клінічне спостереження (а у 39 випадках оперативне втручання) дозволило підтвердити рентгенологічний діагноз у 93,3% хворих. Лише у п'яти хворих при подальшому клінічному спостереженні не підтвердився попередній діагноз хронічного панкреатиту.
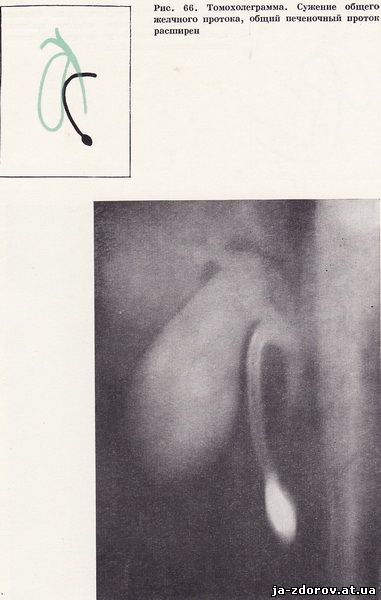
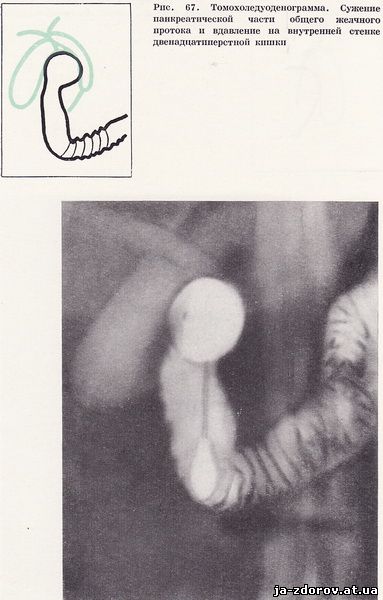
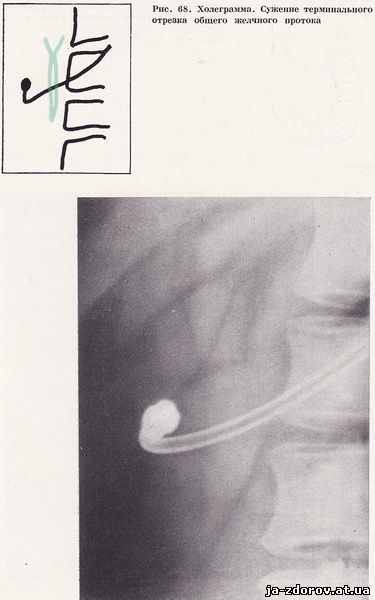
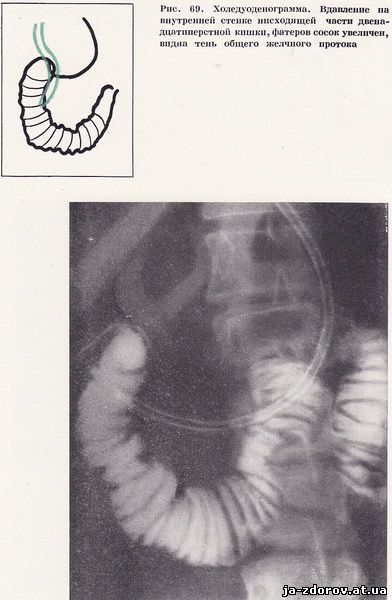
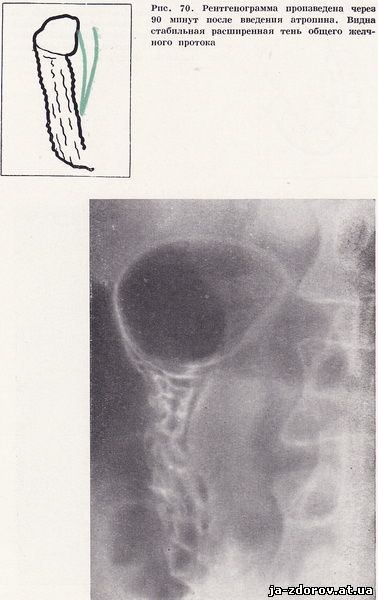
Холедуоденография у 35 пацієнтів дозволила виявити зміни загальної жовчної протоки. У 26 чоловік зазначалося рівномірне звуження панкреатичної частини загальної жовчної протоки з чіткими контурами, а загальний печінковий проток порівняно з загальним жовчним протоком виявився дещо розширеним (рис. 66). Як правило, звужений ділянку загального жовчного протоку відповідав місцем найбільшого вдавлення на внутрішньому контурі низхідній частині дванадцятипалої кишки.Особливо яскраво зміни виявилися на томограмах, так як в цих умовах виразніше виявляється найбільш збільшений сегмент голівки підшлункової залози і звуження панкреатичної частини загального жовчного протоку (рис. 67). У 9 пацієнтів відзначалося концентричне звуження термінального відрізка загального жовчного протоку і значне розширення її проксимального відділу. Ці зміни були зумовлені стенозуючий папиллитом, супутнім хронічного панкреатиту (рис. 68 - 70).
| |||||||||||||||||||||
| Переглядів: 586 | | |||||||||||||||||||||