| Головна » Статті » Рентгенологія |
Розроблена нами методика холедуоденографии складається з декількох послідовних етапів і полягає в наступному. Хворого підготовляють так само, як для звичайного рентгенологічного дослідження верхніх відділів шлунково-кишкового тракту, тобто ввечері напередодні дослідження хворому робиться очисна клізма. На дослідження пацієнт натще. В день дослідження скасовуються ін'єкції будь-яких ліків, а за 3 - 4 дні забороняється прийом рентгеноконтрастних засобів (вісмут, барієва суспензія тощо). Як правило, попередньо перевіряється чутливість пацієнтів до контрастних речовин, які застосовуються при холедуоденографии (билигност, билиграфин). Дослідження починається з введення звичайного дуоденального зонда з металевої оливою в нижню третину низхідній частині дванадцятипалої кишки. У частини хворих зонд довго знаходиться в шлунку, з труднощами проходить через пілоричний канал в дванадцятипалу кишку. У нас уже накопичено великий досвід, тому невдалі спроби проведення дуоденального зонда в дванадцятипалу кишку зустрічаються вкрай рідко. Пацієнтів, у яких зонд довго затримується в шлунку, ми укладаємо на правий бік, на спину, на живіт.Астеніки і нормостеніков краще укладати на правий бік, а гиперстеники - на спину.В окремих випадках допомагає положення на животі або ковтання зонда в вертикальному положенні. Точність положення дуоденального зонда встановлюється при просвічуванні. Потім хворому внутрішньовенно повільно вводиться контрастна речовина (40 мл 20%-ного розчину билигноста або 20 мл 50%-ного розчину билиграфина) і одночасно підшкірно 0,5 - 1,0 мл 1%-ного розчину морфіну. Морфін викликає скорочення сфінктера Одді і підвищує тиск в системі жовчних шляхів. Це сприяє кращому контрастированию жовчних проток і міхура.
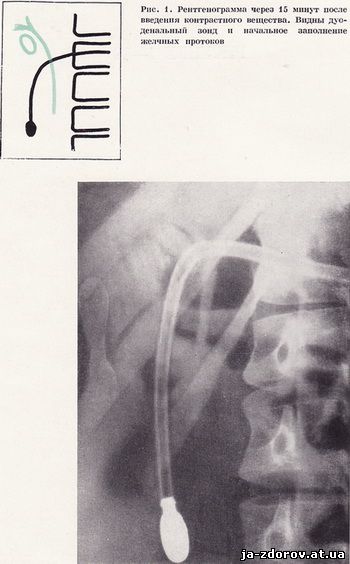
Наступним етапом нашого дослідження є вивчення позапечінкових жовчних проток. Перша рентгенограма проводиться в горизонтальному положенні хворого на спині, з невеликим поворотом (15 - 20°) на правий бік, через 15 - 20 хвилин після введення контрастної речовини і морфіну. На цій холеграмме чітко видно розташування дуоденального зонда і початкове заповнення позапечінкових жовчних проток (рис.1). Наступні рентгенограми роблять через 30, 45 і 60 хвилин після введення контрастної речовини і морфіну як в горизонтальному, так і вертикальному положенні хворого. Поєднання знімків, отриманих при вертикальному й горизонтальному положеннях хворого, дозволяє створити більш виразну рентгенологічну картину всіх відділів жовчовидільної системи.
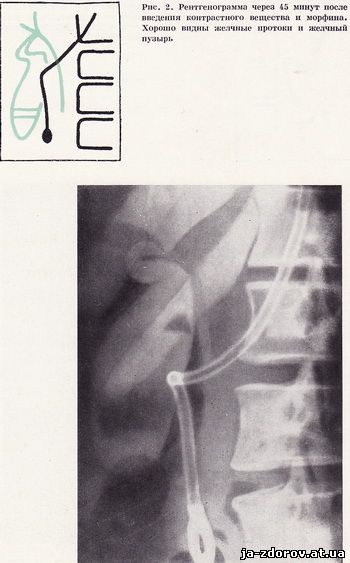
Холеграммы, вироблені через 30 і 45 хвилин після введення контрастної речовини, що є оптимальними для вивчення жовчних проток.Нормальні жовчні протоки мають вигляд однорідних тіней з рівними і чіткими контурами. Діаметр їх поступово збільшується у напрямку до загального жовчного протоку. До цього часу починається заповнення контрастною жовчю і жовчного міхура (рис. 2). Щоб уникнути накладення тіней газів кишечника, пропонуємо пацієнту напружувати живіт і робити нахили і повороти тулуба. Для знімків найбільш ефективна друга коса проекція. Щоб отримати гарне зображення термінального відрізка загального жовчного протоку, часто доводиться використовувати численні проекції. При цьому відомі орієнтири (нижній край печінки, бульбашка газу в дванадцятипалої кишці, тінь хребта тощо) допомагають не завжди.Дуоденальний зонд, маркуючи спадну частина дванадцятипалої кишки, є прекрасним орієнтиром для точного визначення положення жовчної протоки (рис. 1, 2). При використанні електронно-оптичного перетворювача і телевізійного екрана це завдання ще більше полегшується.
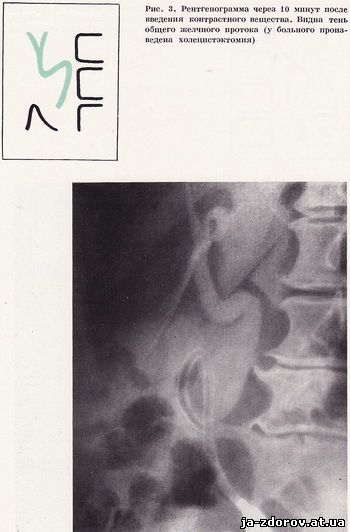
При дослідженні хворих після холецистектомії перша рентгенограма проводиться через 10 - 15 хвилин після введення контрастної речовини і морфіну, а наступні знімки - через 20, 30 і 45 хвилин. У таких хворих позапечінкові протоки заповнюються контрастною жовчю дещо раніше, ніж у неоперованих пацієнтів (рис. 3). Наступний етап дослідження - томографія загального жовчного протоку. Ми надаємо велике значення томографії в діагностиці і вважаємо, що вона повинна бути обов'язковим компонентом дослідження. Томографія особливо потрібна в тих випадках, коли немає чіткого зображення проток. Як показав наш досвід, іноді тільки на томограмі вдається встановити контрастування протоків. Томографію ми виробляємо через 40 - 60 хвилин після введення контрастної речовини і морфіну. Нами розроблений спосіб вибору оптимального томографічного зрізу. Томографія загальної жовчної протоки проводиться в положенні хворого на спині, з невеликим поворотом (15°) на правий бік. Рівень томографічного зрізу визначається наступним чином. На правому бічному знімку черевної порожнини вимірюється відстань від остистих відростків поперекових хребців до оливи дуоденального зонда.Величина, на 1 - 2 см менше відстані, і є, по нашому досвіду, оптимальним рівнем томографічного зрізу (рахуючи від поверхні столу) для виявлення дистального відділу загальної жовчної протоки і фатерова соска.
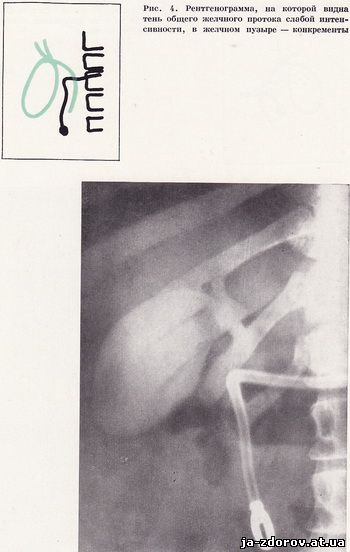
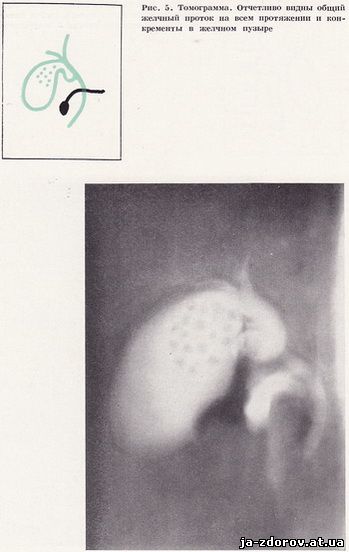
Нами встановлені середні величини томографічних зрізів залежно від статури хворого. Так, для астеніків оптимальні «зрізи» на рівні від 9 до 11 см, для нормостеніков - на рівні від 11 до 12,5 см і для гиперстеники - від 12,5 до 14,5 см від столу. Ми переконалися в діагностичній результативності такого вибору потрібного зрізу (рис. 4, 5): він скорочує кількість знімків і, отже, зменшує променеве навантаження на хворого. Умови томографії загальної жовчної протоки: товщина томографічного зрізу 1 см, відстань від фокуса трубки до площини зрізу дорівнює 100 см, кут хитання трубки від 30°, напруга 85 - 90 кіловольт, експозиція 0,64 секунди.
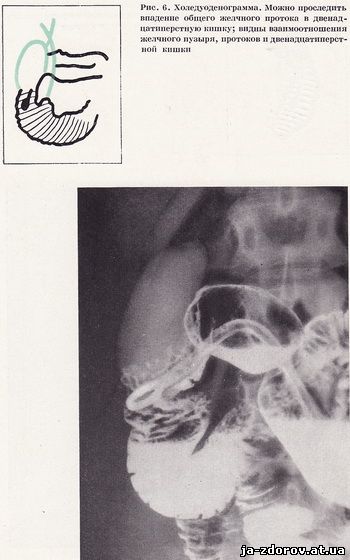
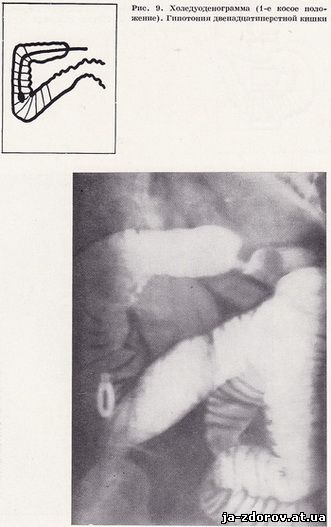
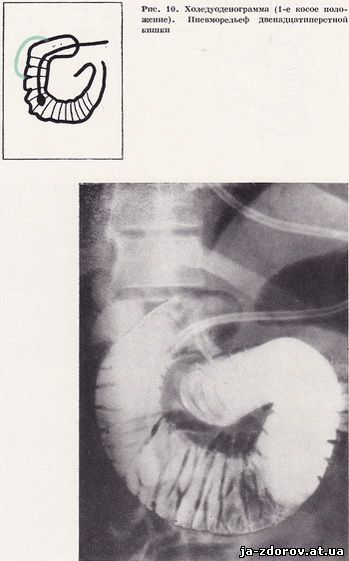
Подальший етап дослідження - вивчення області фатерова соска. Для цього через зонд шприцом Жаннэ одночасно вводиться 50 - 60 мл барієвої суспензії і 100 см3 повітря. Рівномірний обмазування стінок дванадцятипалої кишки барієвої суспензією і створення пневморельефа досягається поворотами хворого на трохоскопе. Рентгенограми роблять у положенні хворого на спині, з невеликим поворотом (15 - 20°) на правий бік. На отриманих холедуоденограммах видно впадіння загальної жовчної протоки в дванадцятипалу кишку і фатєров сосок (рис. 6). Потім здійснюється дослідження дванадцятипалої кишки в умовах штучної гіпотонії за методикою, запропонованої Н. В. Рибакової і М. М. Сальманом (1961). Як показав наш досвід, морфін практично не перешкоджає отриманню. гіпотонії дванадцятипалої кишки. Для створення гіпотонії ми внутрішньовенно вводимо 1 - 2 мл 0,1%-ного розчину атропіну (залежно від ваги хворого) і 4 мл 10%-ного розчину глюконату кальцію. Гіпотонія дванадцятипалої кишки настає через 10 - 12 хвилин після введення атропіну. Ми дещо змінили порядок процедури дуоденографіі. Так, дослідження починається з введення невеликої кількості барієвої суспензії (50 мл). Потім для отримання пневморельефа і кращого виявлення фатерова соска вводиться повітря. Чітка картина пневморельефа досягається при положенні зонда у верхній третині низхідної частини кишки. Тому заповнення кишки барієвої суспензією і повітрям провадиться саме при такому положенні зонда. Дослідження завершується тугим заповненням просвіту кишки барієвої суспензією; Загальна кількість барієвої суспензії й повітря змінюється в кожному конкретному випадку. В середньому для дослідження потрібно не більше 300 - 400 мл барієвої суспензії і 300 см3 повітря. Барієву зваж і особливо повітря слід вводити в дванадцятипалу кишку під тиском, але не швидко, так як занадто швидке введення веде до різкого розтягування стінок кишки і може викликати хворобливі відчуття.
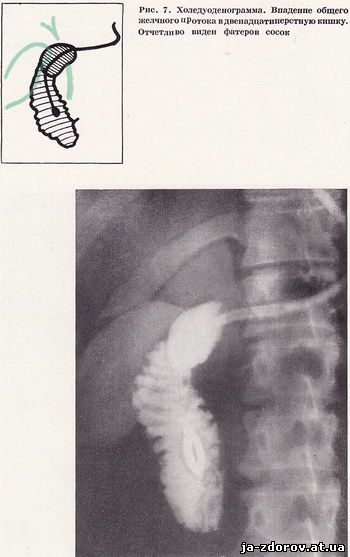
Перший знімок в умовах штучної гіпотонії проводиться в положенні хворого на спині, з невеликим поворотом на правий бік відразу ж після введення в дванадцятипалу кишку 50 - 60 мл барієвої суспензії і 100 см3 повітря. Така проекція дає можливість отримати картину пневморельефа всій петлі дванадцятипалої кишки і вивчити область фатерова соска, так як загальний жовчний проток найчастіше впадає в кишку на заднемедіальной її стінки (рис. 7). Другу рентгенограму роблять у положенні хворого на спині після введення 100 - 200 мл барієвої суспензії для тугого заповнення просвіту кишки.
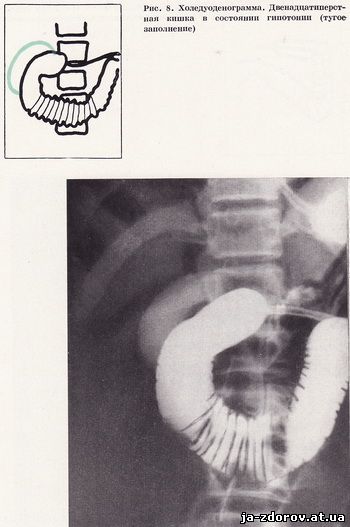
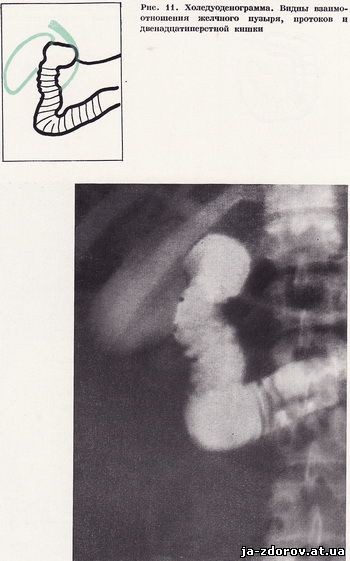
Наступні знімки роблять у горизонтальному і вертикальному положеннях хворого з різними поворотами для кращого вивчення всіх відділів дванадцятипалої кишки і взаємини її з жовчним міхуром, жовчними протоками і головкою підшлункової залози (рис. 8 - 11). При необхідності холедуоденографию доповнюють повторної томографією області фатерова соска. Всі холедуоденограммы (в середньому 4 - 5) виробляють, природно, під контролем рентгеноскопії. Потім дуоденальний зонд витягується.
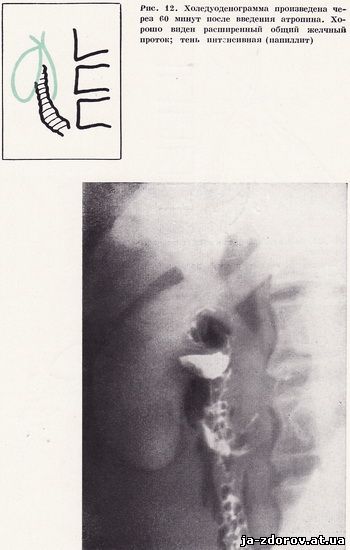
Наступний важливий етап холедуоденографии - вивчення жовчного міхура. Для цього проводяться оглядові і прицеленные знімки міхура в горизонтальному і вертикальному положеннях пацієнта. Прицеленные знімки з компресією, особливо у вертикальному положенні хворого, краще допомагають виявити камені жовчного міхура. Зміни стану жовчного міхура на знімках, зроблених в горизонтальному і вертикальному положеннях, також свідчать про його смещаемости. Завершальний етап холедуоденографии - вивчення впливу атропіну на стан жовчних проток. З цією метою роблять рентгенограми через 60 - 90 хвилин після введення атропіну. Знімки роблять з центрацией на середню третину низхідної частини дванадцятипалої кишки, з поворотом у другу косу проекцію, щоб чітко бачити область фатерова соска. Ці два знімки, на нашу думку, вкрай необхідні. Атропін, знімаючи спазм сфінктера Одді і розслабляючи дванадцятипалу кишку, сприяє прискореному надходження контрастної жовчі в кишку і спорожнення жовчних проток.Тому виявлення на знімках стабільної картини загальної жовчної протоки через 60 і більше хвилин після введення атропіну свідчить про наявний органічному перешкоду на рівні термінального відрізка загальної жовчної протоки або фатерова соска (рис. 12). Якщо під час дослідження, тобто протягом 2 - 3 годин, не настає контрастування жовчного міхура, дослідження триває на інший день.Через 24 години після введення контрастної речовини роблять знімки області жовчного міхура, на них в ряді випадків вдається отримати зображення жовчного міхура.
При холедуоденографии виникають певні труднощі у виборі оптимального режиму рентгенографії, так як на одному знімку потрібно отримати зображення різних по щільності органів (дванадцятипалої кишки, жовчних шляхів). Ми прийшли до висновку, що умови, які забезпечують хорошу якість зображення жовчовидільної системи, достатні для дванадцятипалої кишки. Такий режим не завжди забезпечує оптимальну контрастність туго виконаної барієвої суспензією дванадцятипалої кишки, однак рельєф слизової дванадцятипалої кишки і фатєров сосок видно чітко.Тому для знімків при холедуоденографии найдоцільніше застосовувати режим, близький до режиму дослідження жовчних шляхів: напруга 90 - 95 кіловольт при відносно малій експозиції 0,1 - 0,2 секунди. Проведення холедуоденографии з точки зору променевого навантаження безпечно для хворого. Під час одного знімка в умовах максимального диафрагмирования, при шкірно-фокусній відстані 70 - 100 см доза на шкірі передньої черевної стінки становить близько 1 рентгену. Таким чином, за весь період дослідження сумарна доза на передній поверхні черевної стінки становить близько 13 - 14 рентген.Це не перевищує нормативів, затверджених Міжнародним конгресом фізіологів в Копенгагені в 1953 р. С. А. Рейнберг, посилаючись на ретельно проведену дозиметрию при різних рентгенологічних дослідженнях, вказує, що рентгенографія області жовчовидільної системи у кількості до 16 рентгенограм вважається практично нешкідливою. | |
| Переглядів: 752 | |