| Головна » Статті » Пневмогастрография |
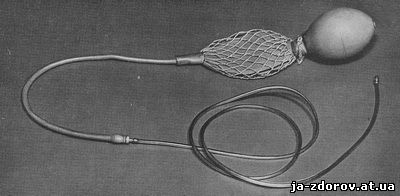
Показаннями для застосування пневмогастрографии служить будь-який сумнів, яке виникає в результаті звичайного дослідження шлунка з барієвою суспензією. Протипоказань до неї практично не існує. Пневмогастрографию краще проводити через 2 - 3 дні після дослідження шлунка з барієвою суспензією. Однак у ряді випадків дослідження з повітрям може бути здійснено і на наступний день, так як наявність залишків барієвої суспензії в товстій кишці не заважає виявленню на пневмогастрограммах контурів шлунка. Більш того, при цьому іноді навіть краще видно контур великої кривизни. Спеціальної підготовки кишечника перед пневмогастрографией, як правило, не вимагається, і лише хворим з наполегливими запорами рекомендується зробити напередодні ввечері очисну клізму. Пневмогастрографию проводять натщесерце, вранці, причому хворому попередньо необхідно роз'яснити сутність майбутньої процедури. Для роздування шлунка повітрям рекомендується використовувати запропонований нами тонкий зонд (діаметром до 0,3 см) з еластичної пластмаси. На дистальний кінець зонда «насаджений» такого ж діаметру спеціально виготовлений металевий наконечник (рис. 1).Використання такого зонда має ряд істотних переваг, а саме: у зв'язку з невеликим діаметром він вільно вводиться через носові ходи (навіть при їх вузькості і сухості слизової) і легко рухається стравоходом; еластичність зонда створює певні зручності при дослідженні;контроль за розташуванням дистального кінця зонда при просвічуванні здійснюється швидко за рахунок наявності металевого наконечника; можливе неодноразове застосування зонда в зв'язку з простотою обробки його і зберігання.
Описаний зонд вводиться через загальний носовий хід пацієнта після змочування кінчика його теплою водою. Для пригнічення блювотного рефлексу кожне просування зонда має бути достатньо швидким, обов'язково змінюватися глибоким вдихом і невеликими перервами для відпочинку пацієнта. Вся процедура введення зонда займає не більше 2 - 3 хвилин, легко і безболісно переноситься хворим. У виключно рідкісних випадках, коли не вдається провести зонд через ніс, можна ввести його перорально. Можна використовувати також і звичайний дуоденальний зонд за умови зняття знаходиться на ньому оливи і попереднього випалювання його дистального кінця для згладжування нерівностей поверхні. Деякі автори вважають, що введення зонда в шлунок є досить важкою процедурою, не кажучи вже про те, що його, нібито, неможливо провести при пухлинах кардіального відділу шлунка. Однак відомо, що роздувається шлунок добре навіть у тих випадках, коли кінчик зонда доведений лише до середньої третини стравоходу. Використовуваний нами зонд дозволяє легко його вводити в порожнину шлунка і при новоутвореннях кардії. За нашими даними ефективність зондової пневмогастрографии набагато вище «неконтрольованого» роздування шлунка навіть із застосуванням сучасних засобів, що забезпечують газове контрастування його порожнини (патентовані таблетки, різні шипучі суміші та ін). Глибина просування зонда в шлунок визначається локалізацією ураження. Так, при пухлинах верхнього відділу шлунка зонд залишають у дистальній третині стравоходу над кардией;при патологічних процесах в тілі шлунка, вихідному відділі або по великій кривизні зонд вводиться в порожнину шлунка і під контролем просвічування його кінець максимально наближається до зони патологічних змін. Для виключення зміщення зонда в процесі дослідження вільну частину його фіксують лейкопластирем до щоки пацієнта або фіксацію здійснює він сам, притискаючи трубку рукою до крила носа. Підключенням балона Річардсона до дистальному кінця зонда закінчується підготовка до пневмогастрографии. Введення повітря в шлунок проводять після попереднього оглядового просвічування органів черевної порожнини в горизонтальному положенні хворого. Для різних відділів шлунка, внаслідок їх анатомічних особливостей і просторового положення, потрібні різні методичні прийоми. Більшість пневмогастрографических симптомів при ряді патологічних процесів в шлунку може бути детально вивчено лише при застосуванні серії пневмогастрограмм (2 - 4), вироблених на різних етапах введення в просвіт шлунка повітря. Однак при будь-якій локалізації ураження дослідження необхідно починати з виробництва прямого знімка в горизонтальному положенні хворого на спині після введення в шлунок невеликої порції повітря. Подальше введення повітря повинно здійснюватися також невеликими порціями до загальної кількості його не більше 400 - 500 мл Під тиском надходить повітря відбувається рівномірне розтягнення стінок шлунку. Це дозволяє, роблячи знімки на різних етапах введення повітря, відразу ж оцінити еластичність стінок. Просвічування використовується лише для контролю за ступенем контрастування шлунка та вибору оптимальних проекцій для рентгенографії. Для аналізу всієї пневмогастрографической картини зазвичай виявляється достатнім 3 - 4 пневмогастрограммы, причому замість оглядових частково може бути використана серія прицільних рентгенограм. У деяких випадках, коли при стандартній методиці дослідження не вдається отримати достатньої інформації, слід проводити додаткові знімки через 10 - 15 хвилин, що сприяє кращій «опрацювання» повітрям внутрішньої поверхні шлунка. Технічні умови при виробництві пневмогастрограмм: напруга генерування 100 - 120 кв, витримка 0,06 - 0,1 сек. При необхідності, після пневмогастрографии можна провести звичайне рентгенологічне дослідження з барієвою суспензією. Для цього робиться лише 15 - 30-хвилинну перерву, а для прискорення звільнення шлунка від газу протягом цього часу хворому рекомендується лежати на животі. Пневмогастрография в основному, як вже зазначалося, проводиться в горизонтальному положенні хворого на трохоскопе. Лише при патології верхнього відділу шлунка дослідження починають у вертикальному положенні хворого, потім, відразу ж переводять його в горизонтальне положення для вивчення всього органу та оцінки поширеності процесу. Однак і в цьому разі розпочати дослідження можна з оглядового знімка злегка роздутого шлунка в горизонтальному положенні хворого.Наявність невеликої кількості рідини в шлунку при такій локалізації ураження не перешкоджає дослідженню ні у вертикальному, ні в горизонтальному положеннях. Лише при дуже великій кількості рідини доцільно попередньо її відкачати шприцом через зонд. При ураженні передньо-медіального відділу шлункового міхура (зводу) після оглядового знімка в прямій проекції, на якому вивчається стан малої і великої кривизни, дослідження слід проводити далі в правому косому положенні (кут повороту хворого 15 - 20 градусів з невеликим нахилом його вперед). У цьому положенні відбувається зміщення тіні печінки донизу і видимість верхньої частини шлунка поліпшується.Дослідження задньо-латеральної сегмента верхнього відділу шлунка бажано проводити в лівому косому положенні (кут повороту хворого - 50 - 60).У цьому положенні досягається диференціація тіней газового міхура і верхньої третини шлунка, суммирующихся в прямій проекції.Враховуючи умови повітряного контрастування і те, що в більшості випадків пухлина кардіального відділу шлунка розташовується на.задній його стінці, очевидна цінність бічних пневмогастрограмм. Однак, виходячи з індивідуальних особливостей пацієнта і поширеності патологічного процесу, дослідження необхідно проводити в оптимальному для кожного конкретного випадку положенні хворого, тобто поза стандартних косих проекціях. Косі проекції дозволяють розібратися в труднощах, що виникають у ряді випадків при трактуванні рентгенологічної картини, отриманої в лівому бічному положенні із-за суперпозиції тіней окремих органів черевної порожнини, зокрема, нашарування тіні медіальної поверхні печінки. На лівих косих пневмогастрограммах видно звід, передня і задня стінки шлунка, тінь печінки і селезінки, діафрагма. Роздування шлунка при дослідженні верхніх його відділів має бути значним, так як спавшаяся стінка при недостатній кількості повітря може створювати враження наявності патологічного потовщення її. Однак, основна умова пневмогастрографии - виробництво знімків на різних етапах заповнення шлунка повітрям зберігається і в цих випадках. До введення великої кількості повітря доводиться вдаватися лише тоді, коли необхідно диференціювати надлишкову слизову від пухлини.Еластична стінка шлунка або потовщена складка слизової при енергійному роздуванні розправляється, і удавана додаткова тінь на тлі шлункового міхура зникає. Пневмогастрография верхнього відділу шлунка у всіх випадках для уточнення стану інших відділів закінчується також виробництвом знімків в горизонтальному положенні хворого. При цьому шлунок розташовується більш поперечно і дещо зміщується вгору; внаслідок більш високого розташування воротаря газ переміщується в дистальні відділи шлунка. Верхній відділ при цьому втрачає свою чіткість, і контур газового міхура шлунка здається товстою.Останнє відбувається в результаті зміни взаємин сферичних поверхонь склепіння шлунку і купола діафрагми, що призводить до розбіжності їх поздовжніх площин. При дослідженні в горизонтальному положенні пацієнта створюється уявлення про стан всього органу, характер перистальтики і т. д. Передня і задня стінки шлунка добре виявляються на бічних пневмогастрограммах лише тоді, коли поздовжня вісь шлунка збігається з вертикальною віссю тулуба пацієнта. Для уточнення стану великої та малої кривизни тіла шлунка корисне використання косих знімків.Оптимальною проекцією для уточнення стану малої кривизни тіла шлунка є праве косе положення. При локалізації патологічного процесу в області великої кривизни (пухлини, надлишкова слизова та ін) дослідження бажано проводити в лівому косому положенні. У дослідженні вихідного відділу шлунка важливим є вибір такого положення хворого, при якому досягається відведення його від тіні поперекових хребців. При цьому краще використовувати ліве косе положення в умовах різних кутів повороту хворого. Пневмогастрография дистального відділу шлунка здійснюється при повороті хворого вліво на 15 - 20°, що виключає накладення тіней шлунка та поперекового відділу хребта, а також сприяє поєднанню поздовжньої осі антрального відділу з площиною стола. У цій проекції виразно виявляється ригідність стінки при эндофитном зростанні пухлини, циркулярне звуження просвіту шлунка у випадках тотального ураження його стінок, а також додаткова тінь росте екзофітно новоутворення в просвіті органу. Таким чином, горизонтальне положення хворого з використанням косих і бічних проекцій (на трохоскопе) по суті є основним при пневмогастрографическом дослідженні. Дослідження в латеропозиции в загальному не вносить суттєвої додаткової інформації. Лише в окремих випадках, при ураженні препилорического відділу шлунка і воротаря з різким порушенням їх евакуаторної функції, коли після дослідження хворого на трохоскопе в горизонтальному положенні залишаються сумніви в істинній природі, зумовила звуження цього відділу, пневмогастрография в латеропозиции може іноді дати додаткові відомості про його стан.Необхідно лише зауважити, що на відміну від дослідження з барієвою суспензією, коли найкращою виявляється латеропозиция, при якій пилородуоденальная область шлунка виявляється внизу, при пневмогастрографии слід прагнути вибрати ту проекцію, в якій вихідний відділ шлунка був би розташований вище інших відділів. Це пояснюється характером контрастних середовищ, що використовуються при звичайному дослідженні і при пневмогастрографии. Для визначення стану стінок оперованого шлунка зберігаються основні методичні прийоми пневмогастрографии. При підозрі щодо можливості поширення патологічного процесу на субкардиальный відділ і склепіння шлунка дослідження слід починати з введення газу і виробництва прямих пневмогастрограмм у вертикальному положенні хворого, а потім використовувати косі проекції. Методичні особливості проведення пневмогастрографии при різних деформаціях шлунка полягають у більш наполегливий, іноді повторного (через 10 - 15 хв), введення повітря. Томографічне дослідження проводиться відразу ж після звичайної пневмогастрографии, під час якої під контролем просвічування на шкірі живота пацієнта зазначаються верхня і нижня межі шлунка і робляться позначки для орієнтації напрямки центрального променя. Потім хворий лягає на спину на стіл горизонтального томографа так, щоб досліджуваний відділ шлунка (орієнтування на позначки на шкірі!)перебував у зоні центрального пучка рентгенівських променів.Таким чином, центральний пучок рентгенівських променів прямує кілька лівіше поздовжньої осі тіла хворого, а сам хворий розташовується праворуч від центральної лінії томографа. При томографії різних відділів шлунка особлива увага приділяється вибору глибини томографічного зрізу. Встановити заздалегідь глибину зрізів для різних відділів шлунка неможливо, так як в залежності від товщини черевної стінки для кожного відділу шлунка оптимальними будуть зрізи на різних рівнях. Однак середні цифри можуть бути орієнтовно визначені: вони становлять для верхнього відділу шлунка 12 - 15 см, для тіла- 15 - 16 - 17 см, для антрального відділу - 17 - 18 - 19 - 20 см від спини.Після орієнтовного вибору зрізу для того чи іншого відділу шлунка і встановлення рентгенівської касети з плівкою розміром 24 - 30 см проводиться перша томограма. Перед цією та кожної наступної томограммой в шлунок вводять невелику кількість повітря. Коли всі відділи шлунка знаходяться приблизно в одній фронтальній площині, даний томографический зріз може виявитися взагалі оптимальним. Якщо ж орієнтовна томограма показує, що хворий покладений на томографі правильно і шлунок роздутий достатньо, то при необхідності проводяться томограми на різній глибині, в залежності від локалізації процесу в тому чи іншому відділі шлунка. У загальній складності робиться 3 - 4 томограми з томографічних кроком 0,5 - 1 див.При розташуванні різних відділів шлунка в різних фронтальних площинах, що зустрічається, наприклад, при перегинах шлунка, робиться по 2 - 3 томограми кожного з його відділів. При локалізації ураження в верхньому відділі шлунка томограми краще проводити в положенні хворого з дещо піднятою грудною кліткою, так як зображення нижньої межі пухлини при цьому виявляється більш чітко. У ряді випадків, для уточнення функціональних змін в шлунку, пневмогастрографию доцільно поєднувати з рентгенокинематографией.Методика дослідження при цьому по суті не відрізняється від такої при звичайній пневмогастрографии. Після введення зонда в положенні хворого лежачи на трохоскопе проводиться рентгенокинематография під контролем рентгенотелевизионного просвічування. Зйомка проводиться в момент поступового роздування шлунка повітрям зі швидкістю 10 кадрів в секунду. | |
| Переглядів: 692 | |