| Головна » Статті » Питання рентгенодіагностики |
Клініко-рентгенологічні спостереження над перебігом туберкульозного спондиліту
| Туберкульозний спондиліт за частотою локалізації кісткового туберкульозу займає перше місце. У діагностиці туберкульозного спондиліту відповідальна роль відводиться рентгенологічного методу дослідження (Р. А. Зедгенидзе; Р. А. Зедгенидзе і В. П. Граціанскій; П. Р. Корнєв; 3. Д. Лур'є; Л. Н. Рейхлин; А. 3. Соркін). Особливого значення набуває рентгенологічне дослідження, проведене в динаміці протягом тривалого часу. Рентгенологічна картина залежить від віку хворого, локалізації, поширення процесу і фази туберкульозного спондиліту. Дані Т. П. Краснобаева та патологоанатомічні дослідження А. В. Струкова показують, що локалізація та шляхи поширення туберкульозного спондиліту у дітей і дорослих різні. На клінічних і рентгенологічних даних ІІІ київської міської дитячої лікарні кісткового туберкульозу нами простежено перебіг туберкульозного спондиліту протягом 10 - 12 років у двох дітей, у хворих 2-і 3-річному віці. Б-ва Р., 2 років (іст. бол. № 173), поступила в стаціонар 7/06 1948 р. За словами матері, за 3 місяці до надходження в грудному відділі хребта з'явився горб. У травні 1948 р. був діагностований туберкульозний спондиліт. При госпіталізації: шкірні покриви бліді, харчування задовільний. З боку органів грудної та черевної порожнини відхилень від норми немає. В області Th5 - Th7 гострий горб. Симптом «віжок» позитивний. При тиску на выстоящие остисті відростки відзначається різка болючість.Поперековий відділ хребта рухливий. Сухожильні рефлекси живі, патологічні рефлекси не викликаються. Аналіз крові при надходженні: ер. - 3 100 000, гем. - 52%, лейк - 13100, ШОЕ - 30 мм до 1 год., упав. - 4, сегм. - 60, лімф. - 27, мон. - 5.На рентгенограмах через 6 місяців після надходження визначається значна деструкція Th5 - Th8. Тіла їх клиновидны, контури ділянок деструкції нечіткі, відповідні міжхребцеві простори зменшені у висоту. На задній рентгенограмі (рис. 1) на рівні змінених хребців тінь натікання у вигляді овалу, з опуклими і рівними контурами, найбільший поперечний розмір якої знаходиться на рівні Th7. Дитина покладений в гіпсову ліжечко, проводилося загальнозміцнюючу лікування з тривалим перебуванням на повітрі. Через 2 роки стан хворої покращився: зменшився кіфоз, зникла напруга м'язів спини; дослідження хребта безболісно. 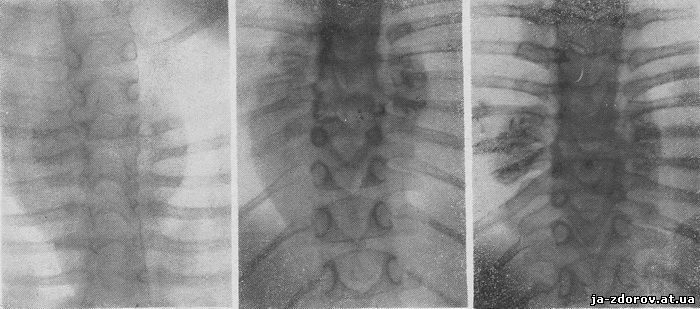 Рис. 1. Рентгенограма хворий Р., 2,5 років. Туберкульозний спондиліт. На рівні Th5 - Th9 однорідна тінь натечного абсцесу з рівними опуклими контурами. Рис. 2. Вона ж через 2 роки. Збільшення длинника і поперечника натечного абсцесу праворуч; нерівномірні грудочки вапна. Рис. 3. Вона ж ще через рік. Натічний абсцес зменшився; множинні вапняні включення в ньому. На рентгенограмах цього періоду відзначається наростання деструктивних змін Th5 - Th8 і руйнування тіла Th9. На задній рентгенограмі (рис. 2) натічний процес праворуч від хребта поширився від Th5 до Th11 включно, збільшився і поперечник його. Зліва натічний абсцес без особливих змін. У тіні натечного абсцесу з обох боків видно нерівномірні грудочки вапна. Стан дитини за клінічними даними продовжувала поліпшуватися і через рік він був переведений в гіпсовій ліжечку в костнотуберкулезный санаторій. Аналіз крові: ер - 4 100 100, лейк. - 6200, ШОЕ - 8 мм в 1 годину, палочк. - 2, сегм. - 54, лімф. - 34, мон. - 8. У цей період рентгенологічно відзначається деструкція тіл Th4 - Th10; в тілах Th4 і Th10 вогнища просвітлення з чіткими контурами. Міжхребцевий простір Th9 - Th10 не зменшено у висоту. На задній рентгенограмі (рис. 3) довгошерстий і поперечник натечного абсцесу зменшився; він складається з окремих ділянок з нерівними контурами з безліччю вапняних включень. Таким чином, незважаючи на клінічне покращення, деструктивний процес наростає. Однак натічний абсцес зменшився в розмірі і інтенсивно обызвествляется. З 22/03 1951 р. по 20/02 1952 р. дівчинка перебувала в костнотуберкулезном санаторії. Виписалася додому в знімному корсеті.Рекомендований режим не дотримувався. На огляді через 2 роки після виписки з санаторію було діагностовано загострення туберкульозного спондиліту; від госпіталізації дитини мати відмовилася. Хвора була покладена в гіпсову ліжечко на дому. Ще через рік у хворої з'явилась слабкість нижніх кінцівок і через 6 місяців вона госпіталізована при явища парезу їх. При надходженні: бліда, зниженого живлення, відстає в рості і вазі. Внутрішні органи без відхилень від норми. У грудному відділі хребта різко виражений дугоподібний кіфосколіоз, болючий при прямому і непрямому тиску. Хребет фіксований, м'язи спини напружені. Виражені парагиббарные викривлення, деформована грудна клітка. Парез нижніх кінцівок. Сухожильні рефлекси високі; довготриваючі клонусы стоп і надколенников; позитивний симптом Бабінського. Аналіз крові: ер - 4 470 000, лейк. - 9 600, ШОЕ - 22 мм в 1 годину, сегм.- 58, лімф. - 26, мон. - 9. На рентгенограмах через 7 років після першого рентгенографічного дослідження крім зруйнованих тел Th4 - Th10 простежуються виражені деструктивні зміни Th11 - Th12, раніше не залучених в процес. Поряд з повним руйнуванням передніх відділів видно вогнища деструкції з нечіткими контурами в задніх відділах тіл, в корені дуг і суглобових відростках. На задній рентгенограмі (рис. 4) відзначається значне збільшення натечного абсцесу з обох сторін (порівняти з рис. 2). Зліва від рівня Th4 до Th12 контур його випуклий хвилястий, кількість звапніння різко зменшилася.Праворуч назовні від звапніння знову з'явилася однорідна тінь з верхньою межею на рівні Th4, нижня межа втрачається в тіні діафрагми. Правобічний сколіоз. 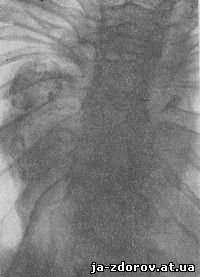 Рис. 4. Хвора Р. ще через 4 роки. Значне збільшення натечного абсцесу; кількість звапніння зменшилася. Проводилося комплексне лікування: іммобілізація в гіпсовій ліжечку, загальнозміцнюючі засоби, антибіотики. Стан хворої покращився, клонусы стоп і надколенников зникли, патологічні рефлекси не викликалися. Через 1,5 року хвора була поставлена на ноги в корсеті. На рентгенограмах від 22/Х 1956 р. при перекладі хворий у вертикальне положення контури краніальних та каудальних поверхонь, а також зруйнованих ділянок Th4 - Th12 чіткі. Вогнища деструкції в задніх відділах тіл і в корені дуг окреслені і частково заповнені кістковими перекладинами. Проте в задньому відділі Th12 на кордоні з корінням дуг простежується секвестр. Довгошерстий і поперечник натікання зменшилися. Праворуч натічний абсцес складається з окремих звапнілих бляшок ділянок. Протягом наступних 9 місяців стан покращувався. При виписці: в грудному відділі хребта є великих розмірів кутовий кіфоз, фіксований, безболісний при натисканні на выстоящие остисті відростки. Навантаження по осі хребта безболісна. Рухи обмежені, особливо розгинання. М'язова сила в нижніх кінцівок хороша.Неврологічний статус спокійний. Аналіз крові: ер. - 4 350 000, лейк. - 7200, ШОЕ - 3 мм на 1 годину, еозин. - 1, пав. - 2, сегм. - 57, лімф. - 36, мон. - 4. На рентгенограмах відмічається подальше відмежування деструктивних ділянок, зменшення розмірів натікання та наростання звапніння його. Через рік після виписки і через 10 років після початку захворювання дівчинка прибула на контрольний огляд. Скарг не пред'являє. Ходить стійко. Горб безболісний при навантаженні по осі і тиску; кров в межах норми. На рентгенограмах від 23. 08. 1958 р. уражені хребці деформовані з чіткими контурами. Кутовий кіфоз збільшився. Наведене 10-літній клінічне та рентгенологічне спостереження туберкульозного спондиліту грудного відділу дитини відображає тяжкість перебігу даного захворювання з поступовим залученням тел 9 хребців (Th4 - Th12) і явищами парезу, що виникли через 7 років після початку захворювання. | |
| Переглядів: 636 | |

