| Головна » Статті » Хвороби |
Гострий панкреатит
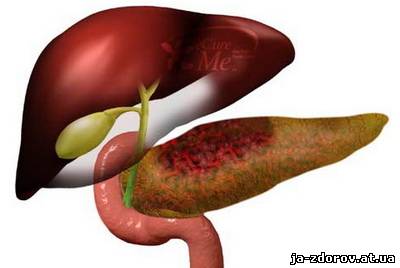 Загальна інформація Гострий панкреатит – досить велика група пошкоджень підшлункової залози, що виникають внаслідок аутолізу (самопереварювання) її тканини протеолітичними і ліполітичних ферментів, які виділяються самої залозою. Ступінь пошкодження може варіюватися від банального набряку тканин до повного геморагічного некрозу. В абсолютній більшості випадків (близько 90%) спостерігається незначний аутоліз підшлункової залози, і після лікування її функція повністю відновлюється. Гострий панкреатит є третьою за частотою причиною «гострого живота». Зазвичай захворювання розвивається у людей зрілого віку (35 – 60 років), причому жінки хворіють у два рази частіше. Етіологія, патогенез Головним етіологічним фактором гострого панкреатиту є підвищення екзокринної функції підшлункової залози на тлі утруднення відтоку панкреатичного соку в кишечник. Також стати причиною хвороби може закид жовчі в протоку підшлункової залози. Безпосередньою причиною хвороби можуть бути: • Жовчнокам'яна хвороба. При утрудненні відходження жовчі по жовчних шляхах, викликаному обструкцією протоки конкрементом (каменем) жовч може ретроградно (у зворотному напрямку) закидатися в Вірсунгов протока (протока підшлункової залози, за яким панкреатичний сік потрапляє в кишечник). Найбільш часто така ситуація спостерігається у людей, у яких анатомічно жовчний і Вірсунгов протока об'єднані в один. • Надмірне вживання алкоголю і жирної їжі. Прийом великих доз алкоголю призводить до спазму сфінктера Вірсунговому протоки, що обертається підвищенням тиску в ньому і всієї вивідною системі підшлункової залози. • Прийом деяких ліків (тетрацикліни, кортикостероїди, естрогенні контрацептиви). • Ушкодження тканини підшлункової залози (через травми, системного атеросклерозу, інтраопераційного ушкодження). Більше 90 % панкреатитів за своєю природою є билиарными (жовчної) або алкогольними. Інші причини не мають великого клінічного значення. Підвищення тиску в вивідною системі підшлункової залози призводить до пошкодження проток. В результаті цього активний панкреатичний сік, насичений травними ферментами, виходить безпосередньо в тканину залози і починає її активно «переварювати». Як правило, чим вище внутріпроточное тиск, тим вище ступінь пошкодження органу. Класифікація В залежності від ступеня пошкодження тканини органу і патологоанатомічної картини розрізняють панкреатити: • Інтерстиціальний, або набряковий. Спостерігається пошкодження окремих клітин або ділянок підшлункової залози, що супроводжується її набряком. 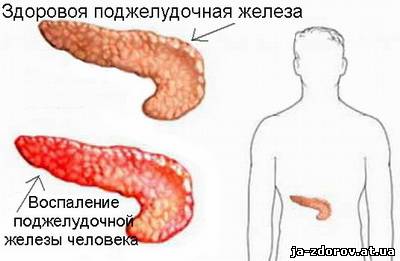 • Жировий панкреонекроз. Пошкоджені ділянки залози заміщуються жировою тканиною. • Геморагічний панкреонекроз. На місці пошкоджень або ділянок жирового некрозу розвиваються прогресуючі крововиливи. 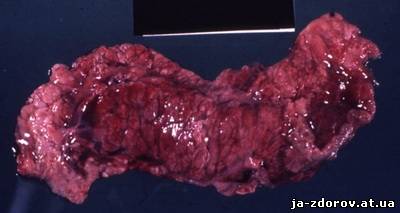 • Змішані форми. За ступенем поширеності процесу розрізняють панкреатити: • Вогнищевий. • Субтотальный. • Тотальний. За клінічним перебігом виділяють панкреатити: • Абортивні (спостерігається зупинка патологічного процесу та відновлення функції залози). • Прогресуючі (спостерігається прогресуюче пошкодження органу). Клінічна картина Клінічна картина гострого панкреатиту залежить від терміну хвороби і ступеня пошкодження підшлункової залози. Як правило, спостерігаються наступні симптоми: • Різкий біль в епігастральній області (під грудиною), що віддає в спину або інші відділи живота. Біль носить так званий «оперізуючий» характер. При алкогольних панкреатиті біль з'являється через 12 – 48 годин після вживання спиртного, а при біліарних – після прийому жирної їжі. • Нудота. • Багаторазова блювота, що не приносить хворому полегшення. • Здуття живота. • Зниження артеріального тиску. • Почастішання пульсу. • Порушення свідомості (аж до коми). • Зникнення пульсації черевної артерії в епігастрії (симптом Воскресенського). • Блідість шкіри. • Невелика жовтушність склер очей (при біліарному панкреатиті) або шкіри. • Поява синюшним або жовтуватих плям на лівій половині живота (симптом Грея-Тернера) або в області пупка (симптом Куллена). 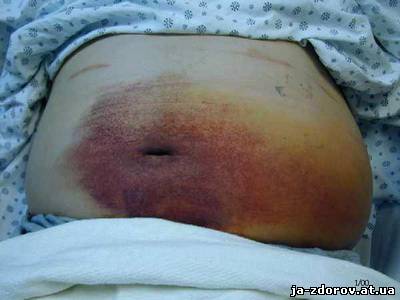 При розвитку гнійних ускладнень стан хворих різко погіршується. Спостерігається наростання симптомів дихальної, ниркової та печінкової недостатності. Найбільш тяжкий стан спостерігається у хворих з тотальним панкреонекрозом або великим перитонітом. Ускладнення Найбільш часті ускладнення гострого панкреатиту: • Гіповолемічний шок. • Поліорганна недостатність. • Плевролегочные ускладнення (пневмонії, плеврити, шокова легеня). • Абсцеси підшлункової залози та заочеревинного простору. • Зовнішні панкреатичні свищі. • Перитоніт. • Кровотечі з виразок шлунково-кишкового тракту. • Кісти і псевдокисты підшлункової залози. Діагностика Для успішної диференціювання гострого панкреатиту від інших захворювань черевної порожнини необхідно проведення низки досліджень: • Біохімічний аналіз крові (відзначається підвищення рівню а-амілази, ліпази, трипсину і а-хімотрипсину, фосфоліпази А та інших панкреатичних ферментів, зсув кислотно-лужної рівноваги в бік ацидозу). При панкреонекроз може мати місце зниження рівнів ферментів. • Біохімічний аналіз сечі (підвищення рівню а-амілази). • УЗД-дослідження (виявляється збільшення та набряк підшлункової залози, конкременти в жовчних шляхах). Також може виконуватися КТ або МРТ. • ФГДС (проводиться для діагностики виразкового ураження шлунка та кишечнику, яка часто розвивається при панкреатиті). • Лапароскопія (виконується при сумнівному діагнозі). | |
| Переглядів: 687 | |

