| Головна » Статті » Рентгенологічне дослідження в хірургії жовчних шляхів |
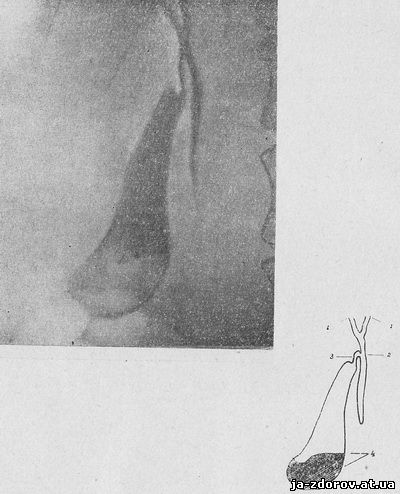
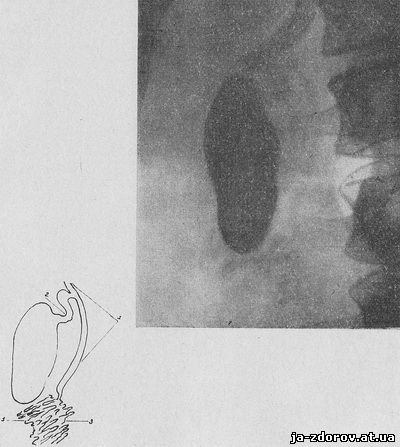
Основною перевагою внутрішньовенної холецистохолангіографії є можливість вивчення в динаміці не тільки анатомічних і функціональних особливостей жовчного міхура, але і магістральних позапечінкових жовчних проток з їх складним замикальний м'язовим апаратом, муфтообразно охоплює кінцеві відділи загального жовчного і головного панкреатичного проток. Це обумовлено швидкістю виведення контрастної речовини печінкою до складу жовчі, досить високою концентрацією його в останній, природним заповненням системи позапечінкових жовчних шляхів у фазі фізіологічного спокою. Схематично динаміка послідовного контрастування жовчних шляхів може бути представлена наступним чином: скорочення сфінктера Одді - фатєров канал замкнутий; сфінктер Люткенса розслаблений - просвіт протоки міхура відкритий; тонус мускулатури жовчного міхура знижений; контрастне речовина насичує жовч, остання заповнює функціонально замкнуту систему позапечінкових проток і відводиться в природний колектор - жовчний міхур.Швидкість виведення контрастної речовини з крові до складу жовчі (20 - 30 хв.), створення високої концентрації його у жовчі, достатньо чітке і інтенсивне контрастування протоків і жовчного міхура незалежно від концентраційної здатності останнього призвели до того, що цей метод, розроблений на початку п'ятдесятих років (1952 - 1953 рр.), придбав у короткий час безліч прихильників і завоював заслужену популярність (С. А. Рейнберг, А. В. Рудерман. М. В. Лукін, 1956; Є. М. Каган, В. А. Шехтер, 1956; 3. П. Попова, 1958; Р. А. Рибинський, 1959; Е. І. Гальперін, В. М.Островська, 1962 - 1964, і ін). Контрастні речовини. Для проведення внутрішньовенної холецистохолангіографії застосовуються водні розчини органойодистых сполук, що відповідають основним вимогам, що пред'являються до контрастних речовин, що вводяться в кров'яне русло.Виходячи із специфіки і завдань дослідження, вони повинні володіти малою токсичністю для організму, швидко і основною масою виводитися клітинами печінки до складу жовчі, створювати в останній досить високу концентрацію, давати чітке і досить інтенсивне контрастування досліджуваного об'єкта, не робити подразнюючої дії на ендотелій судин, паренхіми печінки, епітелій жовчних шляхів, мати в'язкість, рівну в'язкості крові, досить швидко і без шкідливих наслідків виводитися з організму. Всім цим вимогам в достатній мірі задовольняють найбільш поширені в даний час препарати: билиграфин, адипиодон і билигност. Вони є похідними відповідно адипин-ді- (З-аміно-2,4,6-трийод) - бензойної і фенилкарбоновой кислот, містять в ампулі від 5 до 10 г активного йоду, на 80 - 90% виводяться з організму печінкою і створюють достатньо високу концентрацію контрастної речовини і жовчі (від 2,5 до 3%). Билиграфин і адипиодон випускаються в ампулах у вигляді 50%-них розчинів основної речовини, а билигност - у 20%-ної концентрації.Для проведення якісного дослідження (в залежності від комплекції і ваги хворого) зазвичай потрібно 20 - 30 мл билиграфина, 30 - 40 мл билигноста і 20 - 30 мл адипиодона. Підготовка хворих до дослідження. Підготовка хворих до внутрішньовенної холецистохолангіографії практично не відрізняється від такої при проведенні холецистографії з ентеральним введенням контрастних речовин. Слід лише підкреслити, що особлива увага має бути приділена відновленню функціональних можливостей печінки, які порушуються в тій чи іншій мірі при вторинних запальних і дистрофічних змінах її, практично завжди ускладнюють будь-які захворювання жовчовивідної системи. Зокрема це відноситься до пигментовыделительной функції.Поліпшення останньої досягається внутрішньовенним введенням 40%-ного розчину глюкози, широким призначенням вітамінів комплексу В, С і К, застосуванням метіоніну, препаратів глютамінової кислоти, камполона або сирепара. Незважаючи на те, що при цьому методі дослідження не має значення стан всмоктуючої здатності кишечнику, підготовка шлунково-кишкового тракту повинна проводитися настільки ж ретельно, як і при проведенні холецистографії. Це обумовлено тим, що крім чисто фізичних властивостей кишкових газів, що негативно впливають на якість дослідження, підвищене газоутворення і схильність до закрепів, властиві хворим з патологією жовчовивідної системи, перешкоджають нормальній динаміці жовчовиділення, що в свою чергу позначається на результатах холецистохолангіографії. Основною особливістю підготовки хворих до внутрішньовенної холецистохолангіографії є проведення проби на переносимість внутрішньовенного введення йодисті препаратів. Йодистую пробу доцільно проводити завчасно, за 2 - 3 дні або напередодні дослідження, проте, у разі необхідності можна провести її за 15 - 20 хв. до початку введення основної дози контрастної речовини. Йодистую пробу проводять шляхом внутрішньовенного введення 1 - 2 мл використовуваного контрастного препарату. Відсутність протягом найближчих 15 хв.реакції на введення пробної дози препарату (нудота, серцебиття, відчуття жару, приплив крові до голови, слинотеча, біль в епігастральній ділянці, запаморочення, поява кропив'янки) дозволяє приступати до проведення дослідження. Техніка холецистохолангіографії. Дослідження починають з оглядової рентгенографії області правого підребер'я. На відміну від холецистографії до початку дослідження контрастне зображення жовчного міхура не виявляється, тому центрувати рентгенівську трубку слід на область передбачуваної проекції жовчного міхура. Оглядова рентгенограма дозволяє судити про якість підготовки шлунково-кишкового тракту і є критерієм можливості проведення контрастного дослідження жовчних шляхів.Крім того, на оглядових рентгенограмах можна виявити наявність рентгеноконтрастних тіней жовчних каменів, що зазвичай спостерігається при досить великих вапняних або вапняно-пігментних конкрементах (див. рис. 2). В порівняно рідкісних випадках визначається округла тінь зазвичай маленького, сморщенного, імпрегнованого вапняними солями так званого омелотворенного жовчного міхура (рис. 7). У подібній ситуації подальше дослідження підтверджує і уточнює правильність попередньої діагностики. В основному ж воно дозволяє оцінити функціональні можливості жовчного міхура та анатомо-фізіологічні особливості жовчних проток.
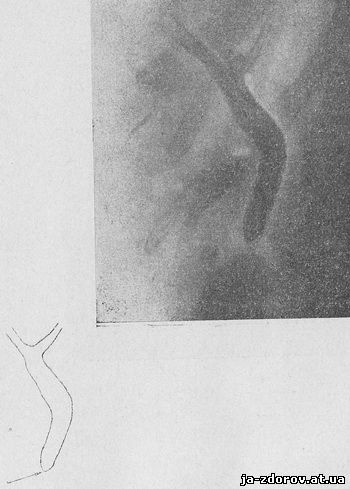
Контрастне дослідження жовчних шляхів починають через 30 хв, після повільного внутрішньовенного введення діагностичної дози одного з зазначених вище препаратів - билигноста, билиграфина або адипиодона. Перша фаза дослідження - фаза контрастування жовчних проток - починається через 15 - 30 хв. після введення контрастної речовини.Серійне виконання рентгенограм на 15-й, 30-й і 45-й хв. дозволяє оцінити функціональний стан печінки, послідовність заповнення великих внутрішньопечінкових і магістральних позапечінкових жовчних проток, визначити їх ширину, стан контурів, ступінь однорідності контрастного зображення і, нарешті, характер рентгеноанатомического стану кінцевого відділу загальної жовчної протоки.Як говорилося вище, ширина загального жовчного протоку в нормальних умовах дорівнює 6 - 8 мм, хід протоки являє собою пологу дугу, звернену опуклістю догори або медіально (рис. 8).
Вже в цій фазі дослідження зазвичай виявляються ознаки найбільш поширених органічних захворювань жовчних проток - холедохолитиаза і рубцевих перешкод в термінальному відділі загальної жовчної протоки (стеноз фатерова каналу, индуративный панкреатит). Ці ознаки поділяються на прямі і непрямі. До прямим ставляться вогнищеві, лакунарные дефекти наповнення (ділянки просвітлення) по ходу рентгеноконтрастной тіні проток, до непрямих - розширення просвіту останніх.При наявності різних за ступенем, але не що супроводяться жовтяницею, перешкод вільному відтоку жовчі в області фатерова соска (стеноз) або интрапанкреатического відділу протоки (панкреатит) на перший план виступає розширення проток як показник хронічного застою жовчі. Уповільнена евакуація контрастної речовини в дванадцятипалу кишку в сукупності з розширенням жовчної протоки і слабким контрастуванням кінцевій частині його є непрямою ознакою рубцевого звуження вихідного відділу желчевыводящего тракту. Прямі ознаки рубцевого стенозу фатерова каналу у вигляді різкого «капілярного» звуження фатерова каналу, «копьевидного» або «сигарообразного обриву» тіні контрастної протоки (прямі ознаки стенозу) вдається спостерігати порівняно рідко (рис. 9); та й то у вигляді слабо інтенсивної тіні. За даними деяких лікарів, ці ознаки відзначаються при проведенні внутрішньовенної холецистохолангіографії приблизно лише в 1/3 випадків наявності холедохолитиаза. Однак 3. В. Гальперін і В. М.Островська значно підвищують відсоток распознаваемости каменів проток, вказуючи на пряму залежність результатів дослідження від повноцінної, ретельної і обґрунтованої підготовки хворого з урахуванням всіх функціональних відхилень, які можуть позначитися на діагностичної цінності методу холецистохолангіографії.
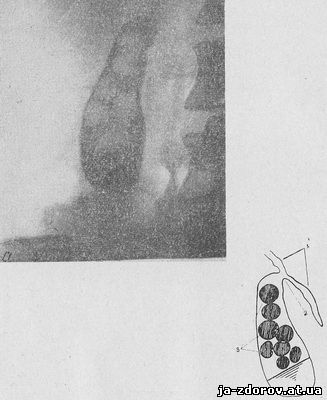
Друга і третя фази дослідження - контрастування і спорожнення жовчного міхура - відрізняються від відповідних стадій холецистографії рядом особливостей. Так, фаза наповнення є не відображенням статичної картини, як при холецистографії, а динамічним процесом, що дозволяє виявити всі деталі надходження контрастної речовини в жовчний міхур (стан гейстеровых клапанів, просвіт протоки міхура, обтікання контрастним розчином великих каменів). Важливою особливістю дослідження є виявлення шаруватості розподілу контрастної речовини в порожнині міхура (рис. 10), що вказує на нормальну концентраційну здатність останнього.
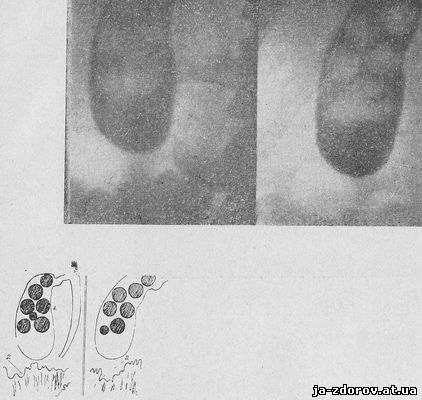
Внутрішньовенна холецістохолангіографія дає зазвичай більш чітку, інтенсивну, а до кінця заповнення жовчного міхура (90 - 120 хв. після введення контрастної речовини) і однорідну тінь останнього, що дозволяє більш чітко виявити особливості контурів жовчного міхура (рис.11) і наявність у ньому каменів. Останні визначаються у вигляді окремих вогнищ просвітлення, часто перебувають «у зваженому», «плаваючому» стані, що обумовлено меншою питомою вагою каменів по відношенню до насиченої йодистими препаратами жовчі (рис.12).Основною перевагою цього методу є безспірне встановлення факту блокади жовчного міхура, тобто відсутності його контрастного зображення при контрастуванні основних гілок жовчних проток. Встановлення блокади міхура незалежно від характеру її (у 90% випадків це обтуруючий камінь) є для хірурга вагомою підставою до проведення оперативного втручання.
Фаза евакуації вмісту з жовчного міхура контролюється серійними рентгенограмами, виконуваними на 15 - 20-й, 40-й та 60-й хв. після прийому жовчогінного сніданку. Слід зазначити, що в цій фазі дослідження у результаті «скидання» досить високо йодованої жовчі вдається, як правило, знову простежити анатомічний хід гепатико-холедоха і виявити ряд структурних особливостей цього відділу жовчовивідної системи, зокрема вихідний частини його. Все, що було сказано вище щодо внутрішньовенної холецистохолангіографії, відноситься до нормальній анатомічній будові жовчовивідних шляхів, при якому цей метод дослідження розглядається в якості доопераційного. Але холецістохолангіографія з неменшим успіхом застосовується для з'ясування причини різних рецидивних проявів, що розвилися після холецистектомії за умови відсутності жовтяниці, холангіту або цирозу печінки.Особливістю проведення внутрішньовенної холангіографії після холецистектомії є обмеження обсягу дослідження рентгенографією, виконуваної на 20-й, 40-й та 60-й хв. після введення контрастної речовини. При цьому здійснюється контроль за наповненням і природним випорожненням системи позапечінкових жовчних проток без використання жовчогінних засобів (пробний сніданок). Оцінюючи отримані результати дослідження, слід пам'ятати, що спостерігається помірне (не перевищує півтораразового діаметра) розширення позапечінкових жовчних проток, особливо в пізні терміни після холецистектомії, є природною компенсаторною реакцією організму на втрату відвідного колектора жовчі - жовчного міхура. Таким чином, ширина просвіту загального жовчного протоку, що дорівнює 10 - 12 мм, не повинна розглядатися в якості патологічного стану.З іншого боку, більш виражене розширення проток із сповільненою евакуацією контрастної речовини при звуження вихідного відділу желчевыводящего тракту вказує на наявність органічних перешкод відтоку жовчі (камені, стеноз папиллы, индуративный панкреатит). Ці зміни нерідко поєднуються з виявляються при холангіографії контрастированными порожнинами, розташованими в області проекції колишнього жовчного міхура і сполученими з просвітом проток.У цьому випадку мова йде про частково залишеному під час операції вихідному відділі жовчного міхура, що не завжди обґрунтовано іменується в літературі «помилковими жовчними міхурами». Іноді ці частково не видалені жовчні міхури за формою, розмірами і функції настільки нагадують анатомічно збережені, що змушують сумніватися в характері проведеного оперативного втручання. | |
| Переглядів: 2204 | |