| Головна » Статті » Рак стравоходу |
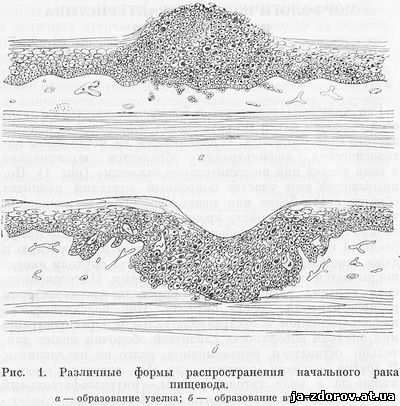
Рак стравоходу виникає в базальних ділянках слизової оболонки або в епітеліальних утвореннях підслизового шару стравоходу. Надалі на місці вогнища патологічної інфільтрації утворюється випинання у вигляді вузлика або незначне втягнення (рис. 1). Покриває цю ділянку покривний епітелій починає виявляти більш чи менш своєрідні зміни в результаті розладів кровообігу: слизова оболонка стає малокровной, забарвлюється в білясто-блідий колір або, навпаки, набуває яскраво-червону і навіть синьо-багрове забарвлення.Поверхня пухлини іноді покривається точковими крововиливами. Макроскопічна картина раку стравоходу визначається характером поширення - зростання пухлини. При підслизовому - інфільтративному і экстраэзофагеальном - поширення пухлини поверхню слизової оболонки може тривало залишатися нормальною, довго не изъязвляясь. В інших випадках пухлина як би вдається в просвіт стравоходу у вигляді тутової ягоди - интраэзофагеальный зростання.Пухлина може складатися з окремих або зливаються між собою вузлів, іноді з виразкою, оточені валиком, з піднятими щільними краями (так звана блюдцеобразная форма). Іноді пухлина циркулярно охоплює стравохід, викликаючи звуження його просвіту; слизова оболонка буває при цьому непошкодженій або з виразками.
Ракова пухлина може розташовуватися в стравоході на різному його рівні. Зіставляючи численні висловлювання та статистичні дані різних авторів з цього питання, можна з певністю стверджувати, що у верхній третині стравоходу раковий процес локалізується рідше, ніж у середній і нижній. За нашими спостереженнями, рак переважно локалізується в середній третині стравоходу; друге місце займає нижню третину і найменшу кількість ракових пухлин стравоходу знаходиться у верхній його третині (табл. 1).
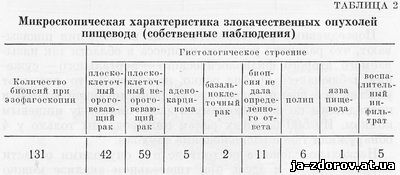
Розподіл ракового процесу по длиннику стравоходу має практичне значення з точки зору вибору методу раціональної терапії для кожної локалізації. Ретельне рентгенологічне вивчення поширення пухлин показує, що переважна локалізація ракових уражень - область фізіологічних звужень - далеко не завжди підтверджується. На підставі вивчення 500 випадків достовірно встановленого раку стравоходу можна зробити висновок, що практично не може бути мови про «улюбленому» розташуванні ракової пухлини в місцях фізіологічних звужень стравоходу. Формування уявлень про подібну її локалізації відноситься до дорентгеновской ері в медицині. Вона підтримується і в наші дні тому, що в якійсь мірі пояснює розвиток ракового процесу в місцях найбільшої травматизації і тривалого подразнення стінок стравоходу (А. В. Мельников та ін). Повсякденні рентгенологічні спостереження показують, що розвиток ракового процесу в області так званого другого фізіологічного - аортального - звуження спостерігається вкрай рідко, незважаючи на те, що ця ділянка весь час травмується пульсуючої аортою і проходить по изгибающемуся тут стравоходу харчовим грудкою. З 500 хворих на рак стравоходу ми тільки у 4 виявили таке розташування пухлини. Дещо складніше йде справа з пухлинами області кардії, однак і тут при ретельному аналізі можна довести, що вони в більшості випадків виходять з шлунка. Враховуючи цю особливість, А. В. Савицький запропонував називати ці пухлини «юкстакардиальным рак». Л. М. Нисневич запропонував для пухлин, що виникають у абдомінальної частини стравоходу і захоплюючих згодом анатомічну кард, назва «паракардиальный рак». За даними цього автора, такі пухлинні утворення становлять 20% усіх випадків раку кардіальної області. Рак стравоходу на відміну від раку інших локалізацій характеризується досить одноманітною гістологічною картиною -. це плоскоклітинний рак. За даними Ф. В. Пожариского, А. В. Савицького та ін., зроговілої рак становить 90% всіх випадків раку стравоходу. Рідко спостерігається базальноклітинний, колоїдний, залозистий рак, що нагадує аналогічні ракові пухлини шлунка. Л. М. Нисневич, аналізуючи секційний матеріал 250 випадків раку стравоходу, встановив, що плоскоклітинний рак був у 86,6%, аденокарципома - у 4,5%, медулярний рак - у 3,7%, скирр - в 3%, фіброзний рак - у 3%, базальний - у 1,5%, слизовий - у 1,5%, простий рак - у 1,5%. На думку Б. В. Петровського, в. І. Казанського та ін., аденокарциноми і злоякісні аденоми спостерігаються переважно при локалізації процесу в нижній третині стравоходу поблизу кардії, де майже завжди в слизовій оболонці стравоходу є маленькі розкидані острівці шлункового циліндричного епітелію. За підсумованим спостереженнями, у верхній і середній третині стравоходу, як правило, розвивається плоскоклітинний рак, тоді як у нижній третини зустрічаються аденокарцинома і слизовий рак (табл. 2).
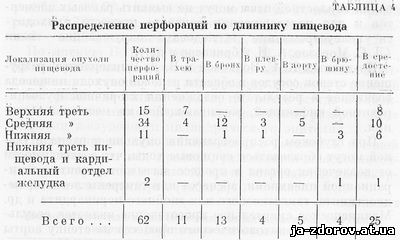
Ракові пухлини безпосередньо, контактно або по лімфатичних і кровоносних судинах поширюються по довжині органу або за його окружності, викликаючи в ряді випадків неспецифічний запальний процес навколишніх тканин пухлина. При залученні в пухлинний процес м'язової оболонки стравоходу в околопищеводной клітковині виникає реактивне запалення з утворенням інфільтрату, не містить специфічних ще ракових елементів. Надалі відбувається спаяние цього інфільтрату з оточуючими органами (плевра, перикард, трахея, аорта і т. д.).Тільки значно пізніше в процесі існування пухлини окремі ділянки некротизуються з утворенням виразки, а прикріплена інфекція викликає їх нагноєння і гнильний розпад. Утворилися виразки стравоходу можуть іноді створювати великі труднощі у встановленні істинного характеру патологічного процесу. Навіть самі ретельні дослідження гнильної виразки можуть не виявити ракових елементів і для підтвердження ракового процесу доводиться цілеспрямовано досліджувати навколишні тканини (Д. С. Морозів, А. В. Абрикосів та ін). За даними К. Р. Волкової і В. Д. Цинзерлинга, руйнування стінок судин в області ракової пухлини стравоходу виникає внаслідок ускладнення вторинною фузоспирохетной інфекцією, розвивається па місці виразки. При глибокому поширенні пухлини і розпад тканин можуть утворитися свищева ходи, що в залежності від залучення органу в процес викликає розвиток аспіраційної пневмонії, абсцесу або гангрени легені, медіастиніту, гангренозний або гнійного перикардиту та ін. Блискавичне смертельна кровотеча є результатом переходу патологічного процесу на стінку аорти і освіти стравохідно-аортальної фістули.Проростання і прорив пухлини в інші судини також зазвичай завершуються раптовим кровотечею, сила і характер якої залежать від величини посудини і розмірів свищевого ходу.Утворення фістули стравоходу зазвичай спостерігається в термінальних стадіях захворювання. Частота формування нориць, за даними літератури, різна. Результати секцій, що лежать в основі більшості статистик і відповідні кінцевій фазі «натурального» перебігу захворювання, відносяться до випадків важкого клінічного перебігу хвороби, вимагав госпіталізації. Ми вважаємо, що спостерігалися нами клініко-рентгенологічно 8,2% перфорацій при «натуральному» перебігу хвороби відповідають істинному стану фактів, будучи як би нижньою межею частоти цього роду ускладнення (табл. 3).
На одностайну думку всіх дослідників, пухлини стравоходу, розташовані в середній його третині, дають більший відсоток перфорацій, що вельми демонстративно описує І. Т. Шевченка (табл. 4).
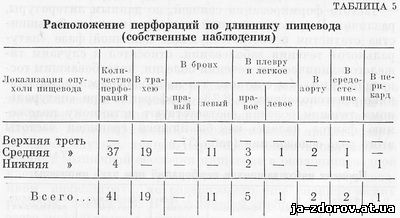
За нашими даними, при перфорації пухлини, що локалізуються у середній третині стравоходу, зустрічаються найбільш часто; ми жодного разу не спостерігали перфорацій при пухлинах, розташованих у верхній третині стравоходу (табл. 5).
Крім поширення пухлинного процесу шляхом безпосереднього проростання в навколишні тканини, нерідко спостерігається і метастазування. А. Д. Тимофеевским (1947) була доведена здатність пухлинних елементів відриватися від основної пухлини і розвиватися в живильної рідини поза зв'язку з нею, утворювати «пилові метастази». Останнім часом ця можливість знову підтверджується роботами Costachel (1965). Такий шлях утворення метастазів при раку стравоходу, мабуть, слід допустити, оскільки нерідко можна бачити мультицентричные ділянки ураження стравоходу рак.Панувало до недавнього часу уявлення про рак стравоходу як про захворювання з відносно доброякісним перебігом засноване на спостереженнях старих авторів, які стверджували, що у більшості померлих від раку стравоходу не було метастазів. Думка про метастазах раку стравоходу, ніби з'являються тільки у небагатьох хворих на пізніх етапах розвитку захворювання, ґрунтувалося на результати патологоанатомічних розтинів. «Новітні спостереження говорять за малу схильність раків стравоходу до метастазування», - писав М. Н. Шевандин. Відсутність метастазів у хворих на рак стравоходу, за даними Ленінградського онкологічного інституту, було відзначено в 56,6%, за Л. М. Нисневичу - у 45,2%, за в. І. Миколаєву - у 57% і т. д. На проаналізованому нами секційному матеріалі метастазів не було в 57% випадків. Однак ще в 1933 р. В. С. Левит на підставі своїх клінічних спостережень писав: «Старе положення Більрота про малої схильності раків стравоходу до метастазування потребує лише поправкою, що віддалені метастази (за межами середостіння) дійсно не часті». Як показали спеціальні дослідження (Ф. В. Пожариский, 1934), звичайне патологоанатомічний розтин без проведення цілеспрямованих гістологічних досліджень окремих органів не може вважатися абсолютно достовірною. Ф. В. Пожариский вказує, що на аутопсії метастази раку у лімфатичні вузли далеко не у всіх випадках діагностуються: 72 «ракових» лімфатичних вузлів макроскопічно рак був виявлений лише у 42 випадках, у трьох - запідозрений, а в 27 випадках тільки гістологічне дослідження виявило метастази раку. З відомих шляхів поширення метастазів - лімфогенного, гематогенного, лімфо-гематогенного і імплантаційного, на одностайну думку, для раку стравоходу звичайним, мабуть, є лімфогенний шлях (П. І. Кокорін, А. В. Мельников, Л. М. Нисневич, М. П. Горюнова та ін). І тільки пухлини нижнього відділу стравоходу можуть іноді метастазувати і гематогенним шляхом (Б. В. Огнев і ін). Своєрідною архітектонікою лімфатичної системи і можливістю лімфотоку не тільки в ортоградном, але і в ретроградному напрямку багато в чому пояснюється розвиток тих чи інших метастазів. Існування ретроградного лімфообігу підтверджено експериментальними роботами на тварин (Ф. В. Пожариский). А. В. Мельников, Я. М. Брускін, Л. М. Нисневич та ін. розрізняють метастази, як регіонарні, так і віддалені - ортоградные та ретроградні.Звичайна схема процесу метастазування при раку стравоходу представляється в наступному вигляді: бластоматозные елементи лімфатичної мережі стінки стравоходу, слідуючи ортоградному лімфотоку, потрапляють в регіонарні вузли, блокуючи їх.В подальшому вони можуть ретроградним струмом лімфи або проникнути в іншу ділянку стравохідної стінки, утворюючи новий раковий вузол (множинний рак стравоходу), або потрапити в лімфатичні вузли та органи, пов'язані мережею колатеральних лімфатичних шляхів. Варіабельність грудного протоку і анатомічні варіанти яремній і підключичної лімфатичних стовбурів зумовлюють розмаїття можливостей виникнення «атипових» метастазів при раку стравоходу. Всупереч поширеній думці, за нашими даними, метастази при раку стравоходу в ліві надключичні вузли зустрічаються порівняно не часто. Відомі випадки, коли тільки біопсія такого вузла дозволяла розібратися в неясною клінічній картині раку стравоходу. Етапність метастазування раку можна схематично представити наступним чином: метастази в найближчі регіонарні лімфатичні вузли; метастази в регіонарні лімфатичні вузли більш віддалених зон і віддалені метастази по кровоносній системі в кістки, легені і т. д. Практичне значення наведеної схеми полягає в тому, що поява метастазів в лімфатичних вузлах віддалених зон при раку стравоходу повністю виключає можливість застосування радикальної терапії. Своєрідність лімфатичної архітектоніки та лимфодинамики з урахуванням їх особливостей на різних рівнях стравоходу дозволили М. І. Горюнової розробити схему метастазування раку стравоходу. Схема лімфогенного метастазування плоскоклітинного раку стравоходу Верхня третина Середня третина Нижня третину | |
| Переглядів: 540 | |